Mesa de Comunicaciones Orales
Paciente pluripatológico y envejecimiento
2019; 104: (807). Supl. 22-60
Leer Artículo Completo
PP-01. DIABETES MELLITUS COMO FACTOR DE MORTALIDAD EN NONAGENARIOS INGRESADOS EN UN HOSPITAL TRANSFRONTERIZO
J. Osuna Sánchez1, J. Molina Campos3, L. Pérez Belmonte2, J. Ampuero Ampuero1
1Medicina Interna. Hospital Comarcal. Melilla
2Medicina Interna. Hospital Regional Universitario de Málaga.
3Medicina Interna. Hospital Quirón. Málaga
- GARCÍA ORTEGA C, ALMENARA BARRIOS J, GARCÍA ORTEGA JJ. Tasas específicas de mortalidad en el Hospital de Algeciras durante el periodo 1995-1996. En: Rev Esp Salud Pública 1997; 71: 305-15.
OBJETIVOS: Realizar un estudio descriptivo retrospectivo de pacientes de edad igual o mayor a 90 años ingresados en de Medicina Interna de nuestro hospital que padeciesen Diabetes Mellitus (DM).
MATERIAL Y MÉTODOS: Se trata de un análisis descriptivo transversal de los pacientes mayores de 90 años ingresados en medicina interna desde enero a diciembre del 2017 con diabetes mellitus. Hemos analizado los informes de alta de nuestro servicio junto con la revisión de historias clínicas. Se ha llevado a cabo un estudio descriptivo de las características de los pacientes utilizando medidas de frecuencia.
RESULTADOS: Hubo un total de 135 pacientes ingresados mayores de 90 años. De los cuales un 73,7% eran mujeres. La media de edad fue de 93,42 ± 3,71 años (90 -106). Un 62,1% era de etnia caucásica, un 33,7% bereber y un 4,2% eran judíos. Con respecto a los antecedentes personales un 29,6% referían DM. La causa principal de ingreso fue la neumológica con 42,1% seguida de la cardiológica con un 22,1%. Hasta un 95,7% de los pacientes presentaba 2 o más patologías en el momento del ingreso. La estancia media del ingreso hospitalario fue de 12,93 ±9,84 días, siendo éxitus el 29,5% de los pacientes. Al separar los pacientes en grupos atendiendo a si padecían o no diabetes mellitus nos encontramos existían diferencias estadísticamente significativas en el EPOC (20% vs 9,57%, p<0,049), ICC (47,5% vs 29,47%, p0,036), sin embargo no existen diferencias en la mortalidad (47,5% vs 50,52%, p0,447) ni en SCA (30% vs 18,94%, p0,119).
CONCLUSIONES: En el estudio que hemos realizado en nuestro centro no hemos podido encontrar diferencias estadísticamente significativas en la mortalidad, sí que las hemos encontrado en la insuficiencia cardiaca junto con una tendencia importante a las diferencias sin llegar a ellas en el síndrome coronario agudo, por lo que podemos relacionar de manera muy estrecha las enfermedades cardiovasculares con la presencia o no de DM en los nonagenarios ingresados en nuestro centro hospitalario.
PP-02. UTILIDAD DE LA ECOGRAFÍA CLÍNICA EN EL DIAGNÓSTICO DE SARCOPENIA
P. Díaz Jiménez1, M. Jurado Cabezas1, M. Bernabéu-Wittel1, R. García Serrano1, J. Lanseros Tenllado1, C. Jiménez de Juan1, R. Gámez Mancera1, J. Ternero Vega1
1Medicina Interna. Complejo Hospitalario Virgen del Rocío. Sevilla.
- NIJHOLT W, SCAFOGLIERI A, JAGER-WITTENAAR H, HOBBELEN JSM, VAN DER SCHANS CP. The reliability and validity of ultrasound to quantify muscles in older adults: a systematic review. En: J Cachexia Sarcopenia Muscle 2017; 8:702-712.
OBJETIVOS: Evaluar la utilidad de la ecografía clínica en el diagnóstico de sarcopenia en pacientes hospitalizados en Medicina Interna.
MATERIAL Y MÉTODOS: Estudio transversal observacional unicéntrico exploratorio sobre 40 pacientes consecutivos hospitalizados en Medicina Interna incluidos mediante cortes quincenales mayores de 65 años que no presentaran los criterios de exclusión (situación de agonía, amputación de miembro o portador de marcapasos).Se recabaron datos demográficos clínicos y analíticos, se les realizó test de la velocidad de la marcha de 4 m, dinamometría de mano dominante, Bioimpedanciometría eléctrica y ecografía muscular midiendogrosor y área de sección transversal (AST) de los músculos recto femoral, vasto interno y gemelo medial, y ángulo de pennación del gemelo medial. Tests estadísticos empleados: Chi2 para variables cualitativas, T de Student, Spearman y la correlación mediante la R de Pearson. Para cuantificar las diferencias entre grupos se utilizaron la odds ratio y la diferencia de valores centrales. Dintel significación estadística: p<0,05.
RESULTADOS: Edad media de 79,08 ±6,75 años. El 67,5% fueron mujeres. Prevalencia de sarcopenia encontrada:48,1%. Existió correlación estadísticamente significativa entre el diagnóstico de sarcopenia y la medición ecográfica del AST del recto femoral (8,78 ±2,3 mm de media en sarcopénicos vs 10,24 ± 2,14 en no-sarcopénicos; p=0,004), grosor muscular (16 ±3,25 mm vs 20,29 ±2,94; p=0,001), AST (5,81 ±1,4 cm2 vs 8,28 ±1,86; p=0,001) y ángulo de pennación del gemelo medial (16,74 ±4,04º vs 20,25 ±4,59; p=0,046). La presencia de artrosis significativa (OR 9.6; IC 95% 1.5-62; p=0,011), fragilidad (OR 1.75; IC 95% 1.12-2.8; p=0,007) y el deterioro funcional medido por la escala de Barthel (94,64 ±7,31 puntos vs 26,90 ±5,42; p<0.001) fueron las variables clínicas que mayor relación mostraron con la presencia de sarcopenia.
CONCLUSIONES: La prevalencia de sarcopenia en la fue elevada. El empleo de determinadas mediciones ecográficas femoral podría ser un método válido para el diagnóstico de sarcopenia. No obstante, se necesitan futuros estudios para establecer puntos de corte óptimos para el diagnóstico ecográfico de sarcopenia.
PP-03. RESULTADOS ASISTENCIALES DEL PROYECTO TELEMONITORIZACIÓN DOMICILIARIA EN PACIENTES CON ENFERMEDADES CRÓNICAS COMPLEJAS
J. Castilla Yélamo1, J. Fernández Rivera1, C. Pereira Delgado1, I. Vallejo Maroto1, S. Delgado Romero1, M. Aparicio Santos1, A. Blanco Taboada1, A. Fernández Moyano1
1Medicina Interna. Hospital San Juan de Dios del Aljarafe. Bormujos (Sevilla).
- FERNÁNDEZ-MOYANO A, VALLEJO-MAROT I, LÓPEZ-JIMENO W. (2018). Telehealth. En: The New England journal of medicine. 378. 401-402. 10.1056/NEJMc1715239.
OBJETIVOS: El objetivo de nuestro análisis fue evaluar si nuestro programa aporta beneficios en términos de calidad de vida, resultados en salud y satisfacción de los pacientes. Desarrollado en un entorno asistencial real, la actividad se integra en un programa de Atención a Pacientes Crónicos Complejos (Programa Comparte) que dispone nuestro Hospital de forma conjunta con el Distrito Sanitario, Salud Responde 061 y Linde Healthcare.
MATERIAL Y MÉTODOS:El programa permite detectar precozmente, la descompensación por EPOC e IC. Ante una alerta biológica, la central de telemonitorización confirma si hay alerta clínica, facilitando una respuesta protocolizada.
Se compara el número de asistencias a urgencias, el número de ingresos y días de estancia en el año previo y el año posterior a ser incluidos, en el programa TELECOMPARTE. Para homogeneizar los resultados se ha utilizado la unidad de medida número de eventos cada 100 días.
RESULTADOS: Se han incorporado 53 pacientes desde Abril de 2016, hasta enero de 2019 (figura 2). Se han generado 1171 alertas de las cuales 991 fueron biológicas y 180 clínicas. Al comparar las variables de cada paciente en relación con el año previo a su inclusión, hemos identificado una reducción de la asistencia en urgencias, que partía de 0,34 eventos por cada 100 días en el periodo de preinclusión y, tras la inclusión en TM, se alcanzaron 0,016 eventos por 100 días de media; p=0.002), una reducción de días de estancia hospitalaria (2,615 vs 0,316; p<0.001) (figura 3), y una reducción del número de ingresos en planta.
DISCUSIÓN: Nuestro programa muestra la aplicabilidad real y efectividad de un sistema de TM en domicilio, en un ámbito multiinstitucional, multinivel y multiprofesional, integrado en un Programa de Atención a pacientes con ECC.
CONCLUSIONES:
- El programa Telecomparte se puede realizar en entorno asistencial real y se integra bien en un modelo de coordinación asistencial multiprofesional , multinivel y multiproveedor.
- Los resultados sugieren una menor utilización de recursos sanitarios, con reducción de asistencias a urgencias, de reingresos hospitalarios y de días de hospitalización.
PP-04. RESULTADOS EN SALUD COMUNICADOS POR EL PACIENTE (PRO) DEL PROGRAMA TELEMONITORIZACIÓN TELECOMPARTE
J. Castilla Yélamo1, C. Pereira Delgado1, J. Fernández Rivera1, S. Delgado Romero1, M. Poyato Borrego1, A. Blanco Taboada1, M. Gómez Hernández1, A. Fernández Moyano1
1Medicina Interna. Hospital San Juan de Dios del Aljarafe. Bormujos (Sevilla).
- FERNÁNDEZ-MOYANO A, VALLEJO-MAROT I, LÓPEZ-JIMENO W. (2018). Telehealth. The New England journal of medicine. 378. 401-402. 10.1056/NEJMc1715239
OBJETIVOS: Evaluar si nuestro programa aporta beneficios en términos de calidad de vida, resultados en salud y satisfacción de los pacientes. Desarrollado en un entorno asistencial real, se integra en el Programa Comparte de forma conjunta con el Distrito Sanitario, Salud Responde, O61 y Linde Healthcare.
MATERIAL Y MÉTODOS: El programa de telemonitorización , detecta desde el domicilio, la descompensación por EPOC e IC. Ante una alerta clínica, existe una respuesta protocolizada. A todos los pacientes incluidos en el programa se les realiza el cuestionario Euroqol-5D en el momento de inclusión, a los 6 y a los 12 meses de su inclusión. Así como cuestionario de satisfacción y el cuestionario específico.
RESULTADOS: Se han incorporado 53 pacientes desde Abril de 2016 hasta enero de 2019, a los que se les ha realizado el cuestionario Euroqol-5D en el momento de inclusión, consiguiéndose aumentar la calidad de vida a los 6 meses pero no a los 12 meses. El nivel de satisfacción y de recomendación es muy positivo.
Todos los ítems evaluados tras la medición de los resultados en salud comunicados por el paciente, muestran una mejoría.
DISCUSIÓN: Nuestro programa muestra la aplicabilidad real de un sistema de TM en domicilio, en un ámbito multiinstitucional, multinivel y multiprofesional, integrado en un Programa de Atención a pacientes con ECC. Mejora, el grado de conocimiento que tiene el paciente, sobre su enfermedad, facilita el empoderamiento, al hacerlo participe en la identificación de síntomas y en la resolución de problemas puntuales.
CONCLUSIONES:
- El programa de TLM se puede realizar en entorno asistencial real.
- Mejora, el grado de conocimiento que tiene el paciente, sobre su enfermedad, facilita el empoderamiento, al hacerlo participe en la identificación de síntomas y en la resolución de problemas puntuales.
- Sugieren una mejoría en la calidad de vida, a los 6 meses, no así a los 12 meses. Se sienten más seguros, con más autonomía, expresan su bienestar. Muestran una alta satisfacción con el programa.
PP-07. RESULTADOS EN SALUD COMUNICADOS POR EL PACIENTE CON EPOC TRAS INCLUSIÓN EN PROGRAMA TELECOMPARTE
J. Castilla Yélamo1, C. Pereira Delgado1, I. Vallejo Maroto1, S. Delgado Romero1, S. Vidal Serrano1, J. Fernández Rivera1, A. Blanco Taboada1, A. Fernández Moyano1
1Medicina Interna. Hospital San Juan de Dios del Aljarafe. Bormujos (Sevilla).
- FERRER M, VILLASANTE C, ALONSO J, SOBRADILLO V, GABRIEL R, VILAGUT G ET AL.(2002).lnterpretation of quality of life scores from the St George’s Respiratory Questionnaire. En: European Respiratory Journal; 19(3):405-13.
OBJETIVOS: Evaluar diferencias tras inclusión de los pacientes con EPOC en el programa de Telemonitorización TELECOMPARTE , en cuanto a la progresión de la enfermedad y su impacto en su calidad de vida.
MATERIAL Y MÉTODOS: Se ha realizado el cuestionario de Saint George a los pacientes EPOC incluidos en Telemonitorización previo a su inclusión, a los 6 y 12 meses.
RESULTADOS: Destacar la reducción en la percepción de >3 ataques graves en el último año (42% Vs 20% a los 12 meses), así como reducción en cuanto a la duración >1 semana del peor ataque (75% Vs 57 % a los 12 meses). Por contra, se objetiva una reducción a los 12 meses en cuanto a percepción del número de días buenos que pasa el paciente en una semana habitual.
DISCUSIÓN: Se objetiva que a pesar de un progresivo empeoramiento de la enfermedad, se reduce el número de reagudizaciones graves así como los días de duración de estas.
CONCLUSIONES:
- El programa Telemonitorización muestra una reducción en la percepción de reagudizaciones graves y días de duración de estas en pacientes EPOC, a pesar de la progresión natural de la enfermedad.
- Una base de comprensión conjunta puede mejorar la satisfacción de los pacientes con la atención de salud y su adherencia al tratamiento.
- Además de la efectividad del programa, hemos objetivado los beneficios del programa en cuanto a la modificación de su percepción de la enfermedad y su bienestar con las actuaciones definidas, muy importante en pacientes con EPOC, dado la irreversibilidad de su patología.
PP-08. IMPACTO EN MORTALIDAD Y REINGRESOS DE UN MODELO DE ASISTENCIA COMPARTIDA ENTRE MEDICINA INTERNA Y TRAUMATOLOGÍA EN ANCIANOS CON FRACTURA DE CADERA
M. Calero Bernal1, M. Ruiz Romero2, A. Carranza Galván3, A. Fernandez Moyano1, R. Fernández Ojeda1, J. García Benítez4, R. Aparicio Santos1, C. Palmero Palmero1
1Medicina Interna, Hospital San Juan de Dios del Aljarafe. Bormujos (Sevilla).
2Departamento de Investigación y Calidad, Hospital San Juan de Dios del Aljarafe. Bormujos (Sevilla).
3Enfermería, Hospital San Juan de Dios del Aljarafe. Bormujos (Sevilla).
4Traumatología. Hospital San Juan de Dios del Aljarafe. Bormujos (Sevilla).
- SIMUNOVIC N, DEVEREAUX PJ, SPRAGUE S, GUYATT GH, SCHEMITSCH E, DEBEER J, BHANDARI M. Effect of early surgery after hip fracture on mortality and complications: systematic review and meta-analysis. En: CMAJ 2010;182(15):1609-16.
OBJETIVOS: Evaluar el impacto en la mortalidad y los reingresos hospitalarios de un programa de asistencia compartida entre Medicina Interna y Traumatología en los pacientes ancianos que ingresan por una fractura de cadera en un hospital comarcal.
MATERIAL Y MÉTODOS: Estudio observacional prospectivo en mayores de 65 años que ingresaron por fractura de cadera osteoporótica entre 2016-2017.
RESULTADOS: Se evaluaron 128 pacientes a su ingreso con seguimiento durante un año. El 33,6% de los pacientes se intervinieron en las primeras 48 horas y el 63,9% antes de las 72 horas. Un 36,1% del total se intervino pasadas 72 h. 4 (3,1%) pacientes fallecieron durante el ingreso y 18 (18,6 %) fallecieron durante los 12 meses siguientes al alta hospitalaria. Hasta 55 (45,5%) pacientes reconsultaron en urgencias en el año posterior a la fractura, los intervenidos después de 72 horas reconsultaron más veces que los intervenidos antes (58,5% frente al 38,7%), siendo esta diferencia estadísticamente significativa (p=0,040). 3 (3,1%) pacientes ingresaron en hospitalización en el año posterior al alta hospitalaria.
DISCUSIÓN: Nuestros resultados arrojan unos porcentajes de mortalidad algo inferiores a lo reportado, ya que aproximadamente 1 de cada 15 pacientes con fractura de cadera muere durante la hospitalización y de los que sobreviven 1 de cada 3 muere al año. En 2010 (1) un meta-análisis concluye que la cirugía precoz (24, 48 72h disminuye la mortalidad y el número de complicaciones posoperatorias. En esta línea nuestros resultados arrojan una relación estadísticamente significativa entre la cirugía antes de las 72 horas y un número menor de reconsultas en urgencias durante el años posterior a la fractura de cdera.
CONCLUSIONES: Un programa de asistencia compartida entre Traumatología y Medicina interna puede contribuir a disminuir la mortalidad durante el ingreso y el año posterior al alta hospitalaria, así como los reingresos hospitalarios.
La cirugía precoz sí disminuyó el número de reconsultas en urgencias durante el año posterior a la fractura.
PP-10. MARCADORES BIOMOLECULARES ASOCIADOS A FRAGILIDAD Y SARCOPENIA EN PACIENTES PLURIPATOLÓGICOS
C. Jiménez-Juan1, Á. González-Molina1, R. Gómez-Díaz2, S. Vidal-Serrano3, F. Salgado4, M. Soto-Martín5, R. Fernández-Ojeda3, M. Bernabéu-Wittel1
1Medicina Interna. Complejo Hospitalario Virgen del Rocío. Sevilla
2Laboratorio. Instituto de Biomedicina de Sevilla. Sevilla
3Medicina Interna. Hospital San Juan de Dios del Aljarafe. Bormujos (Sevilla)
4Medicina Interna. Hospital Regional Universitario de Málaga
5Medicina Interna. Complejo Hospitalario de Especialidades Juan Ramón Jiménez. Huelva.
- OLLERO M (COORD), ET AL. Atención a Pacientes Pluripatológicos. Proceso Asistencial Integrado. 3ª Ed. Consejería de Salud, Junta de Andalucía. Sevilla; 2018
OBJETIVOS: Evaluar el impacto de marcadores biomoleculares en sarcopenia y fragilidad de pacientes pluripatológicos (PPP).
MATERIAL Y MÉTODOS: Estudio observacional prospectivo multicéntrico. La sarcopenia se diagnosticó mediante criterios de EWGSOP y la fragilidad mediante criterios de Fried. Los marcadores evaluados fueron el estrés oxidativo (catalasa (CAT), glutatión-reductasa (GR), poder antioxidante total plasmático (TAC-ROS) y la superóxido-dismutasa (SD)); el acortamiento telomérico (aTL) y la apoptosis. (1).
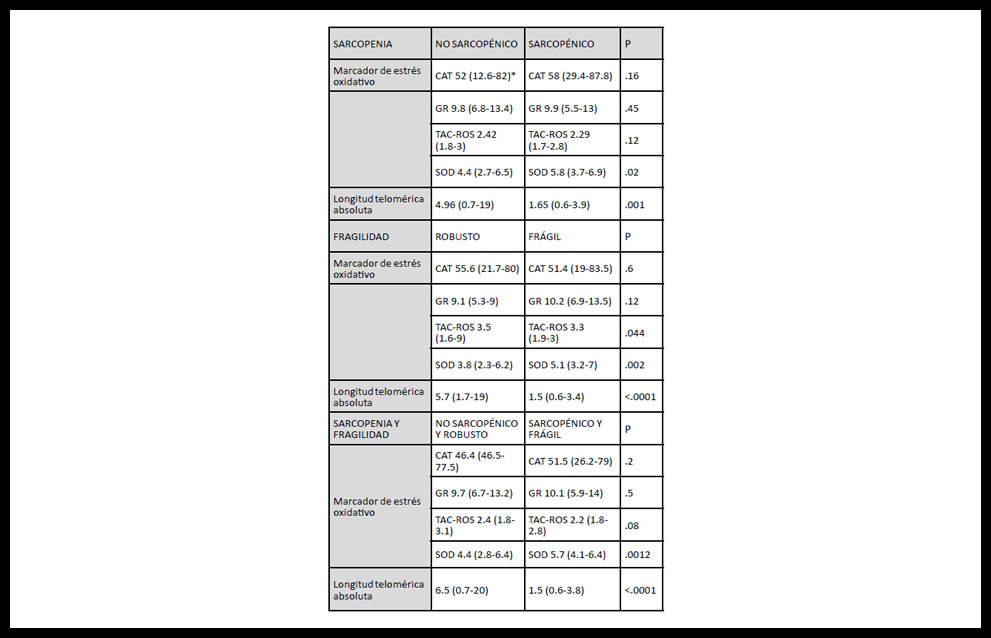
RESULTADOS: Se incluyeron 444 pacientes (77,3 ± 8,4 años. 55% varones). La sarcopenia estuvo presente en 21.8%, la fragilidad en 62.6% y la sarcopenia combinada con fragilidad en 18% de los pacientes. La mortalidad a los 12 meses fue del 40%. Los parámetros de estrés oxidativo y aTL se detallan en la Tabla 1. No se detectó apoptosis en ningún paciente.
Tabla 1 (PP-10). Diferencias en los marcadores de estrés oxidativo y longitud telomérica en PPP. *Mediana y RIC.
CONCLUSIONES: El estrés oxidativo y el acortamiento telomérico se asociaron significativamente a la sarcopenia y la fragilidad en PPP, y podrían constituirse en futuras dianas terapéuticas para estos síndromes.