Caso Clínico
Fístula arteriovenosa postraumática de larga evolución
Long-term post-traumatic arteriovenous fistula
Actual. Med. 2016; 101: (799). Supl. 11-36
RESUMEN
Las heridas incisas de cierta profundidad se han descrito como una de las principales causas de formación de fístulas arteriovenosas (FAV) adquiridas en la actualidad. Generalmente, se reparan de forma inmediata al abordar la herida; no obstante, existe un número no despreciable de casos en que pueden pasar desapercibidas. Describimos el caso de una fístula arteriovenosa adquirida tras un traumatismo con arma blanca, descubierta tras 20 años de evolución. El diagnóstico de sospecha se realizó tras la exploración del paciente, y fue confirmado posteriormente mediante ecografía y arteriografía. Se intervino quirúrgicamente excluyendo la FAV, así como reparación de la vena poplitea con sutura continua y de la arteria con bypass poplíteo-poplíteo termino-terminal con vena safena interna contralateral invertida. La evolución del paciente tras la cirugía fue favorable, con rápida mejoría de la clínica.
Palabras clave: fístula arteriovenosa, traumatismo, arteria poplítea
ABSTRACT
Incised wounds of some depth have been described as one of the main causes of formation of acquired arteriovenous fistulas (AVF) nowadays. Generally, they are immediately repaired when solving the wound; however, there is a not insignificant number of cases that can go unnoticed. We report the case of an acquired arteriovenous fistula produced by a stab wound and discovered after 20 years of evolution. The suspected diagnosis was made after the examination of the patient, and was subsequently confirmed by ultrasound and arteriography. It underwent surgery by excluding FAV, and afterwards, repairing popliteal vein with continuous suture and repairing poplíteal artery with the interposition of contralateral saphenous vein bypass. The evolution of the patient after surgery was favorable, with rapid improvement of the clinic.
Keywords: arteriovenous fistula, traumatism, popliteal artery
Leer Artículo Completo
INTRODUCCIÓN
Las fístulas arteriovenosas adquiridas más frecuentes en la actualidad son las de origen traumático, seguidas de las iatrógenas. Dentro de las fístulas postraumáticas, más del 60% de ellas están producidas por heridas por arma blanca. Actualmente, las localizaciones más frecuentes de este tipo de fístulas son las extremidades superiores, seguidas de las inferiores1.
Es importante tener en cuenta que entre un 50-60% de las fístulas traumáticas requieren un tratamiento inmediato. En el resto de casos, el tratamiento se realiza de forma diferida, bien porque no presente indicación de cirugía o porque el proceso patológico haya pasado desapercibido por ausencia de manifestaciones clínicas iniciales (2,3).
Como consecuencia de la formación de una fístula arteriovenosa, se produce una alteración fisiopatológica en los vasos sanguíneos que intervienen. En el territorio proximal a la fístula se produce una dilatación de la arteria y vena, e incluso una degeneración aneurismática de las mismas. Con el paso del tiempo, el territorio venoso distal sujeto a un aumento de presión puede presentar una insuficiencia venosa progresiva y aumento de colateralidad. Lo más preocupante, en el caso de fístulas de alto débito es que lleguen a dar manifestaciones sistémicas en forma de sobrecarga cardiaca por aumento de la precarga (1,2,3).
CASO CLÍNICO
Paciente varón de 31 años de edad que acude a Consulta de Cirugía Vascular por molestias en miembro inferior derecho acompañadas de edema y varices. Como antecedentes reseñables destacaba hipertiroidismo, enfermedad de Gilbert y estudio de hemocromatosis negativo tras sospecha de sobrecara férrica. A los 12 años, presentó una herida incisa con arma blanca en la cara postero-externa del muslo derecho. La hemorragia fue tratada con un torniquete durante 90 minutos y posteriormente solo se suturó la piel.
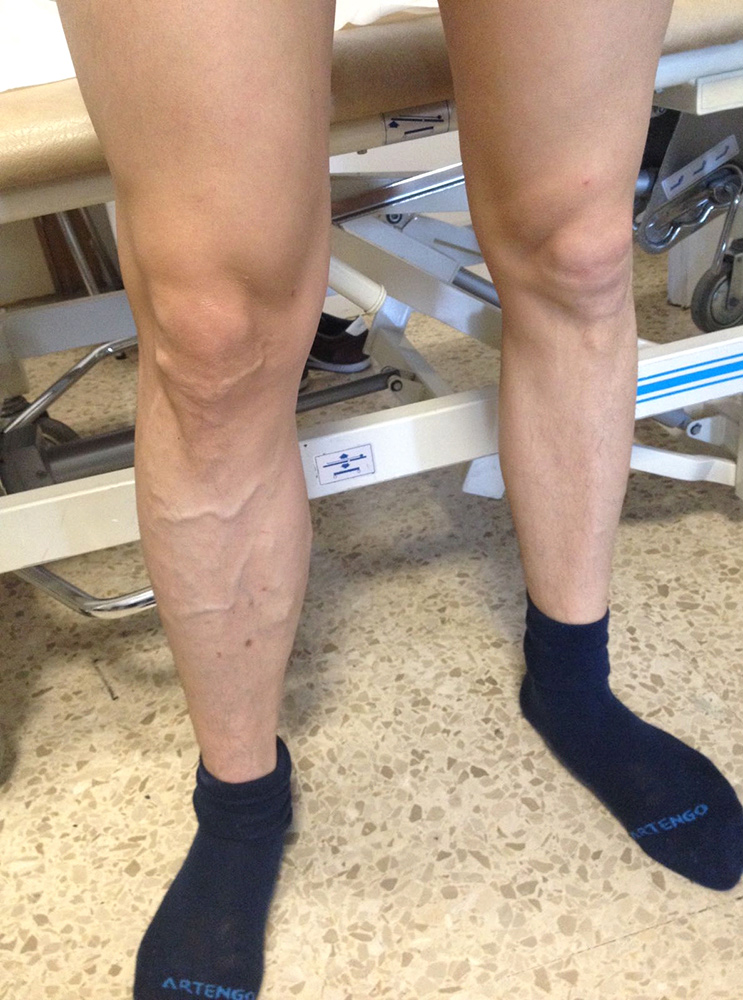
A la exploración, el paciente presentaba el miembro derecho con aumento de diámetro en relación con el contralateral, varices tronculares en territorio de vena safena interna, así como pulso poplíteo expansivo y con thrill en todo el trayecto del paquete vascular hasta raíz de muslo. Ausencia de alteraciones tróficas. Pulsos distales conservados. Resto de exploración vascular normal. (Figura 1)
Figura 1. Varices tronculares y edema de MID
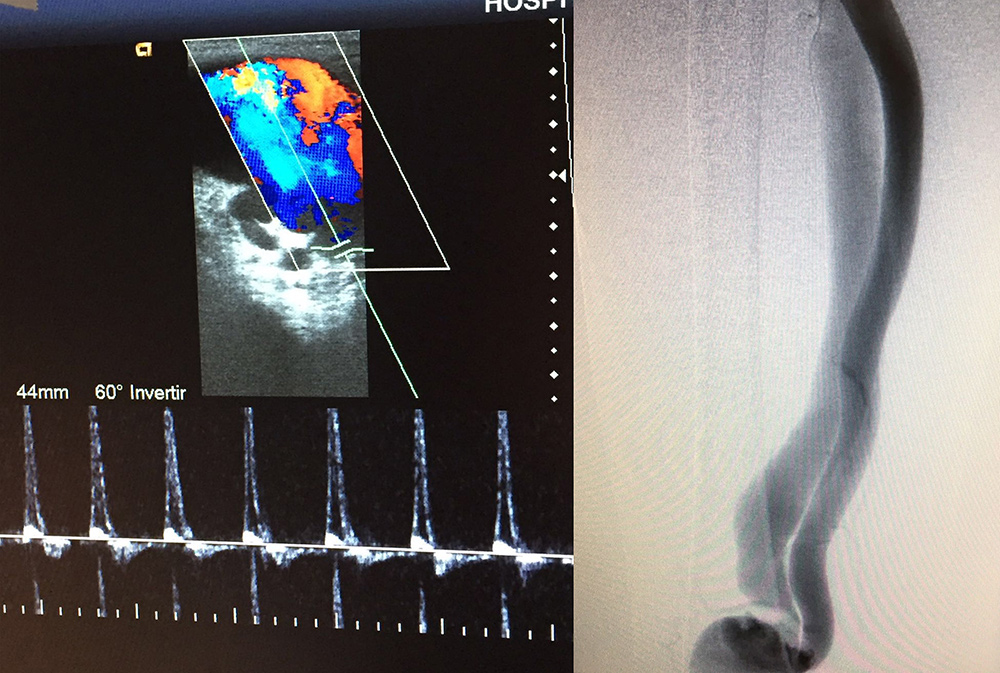
En base a estos datos, se decide realizar eco-doppler venoso de MID en el que se observó una fístula arteriovenosa de alto flujo desde la arteria poplítea, con repercusión hasta la vena iliaca externa, que se encontraban dilatadas. Concretamente se encontró una arteria poplítea distal a la FAV de 9 mm, arteria femoral superficial proximal de 19 mm y vena poplítea con máximo calibre de 44 mm a nivel de la FAV.
Para completar el estudio se solicita arteriografía que mostró elongación y aumento de calibre de las arterias iliaca común y externa, así como femoral derechas. La fístula arteriovenosa se originaba en primera porción de poplítea (subyacente a una zona de cicatriz calcificada). El sistema venoso, igualmente, presentaba una severa dilatación desde la vena poplítea. (Figura 2)
Figura 2. Diagnóstico por imagen. A. Vena con pulso arterializado en estudio ecodoppler. B. Arteria femoral superficial dilatada en el estudio arteriográfico
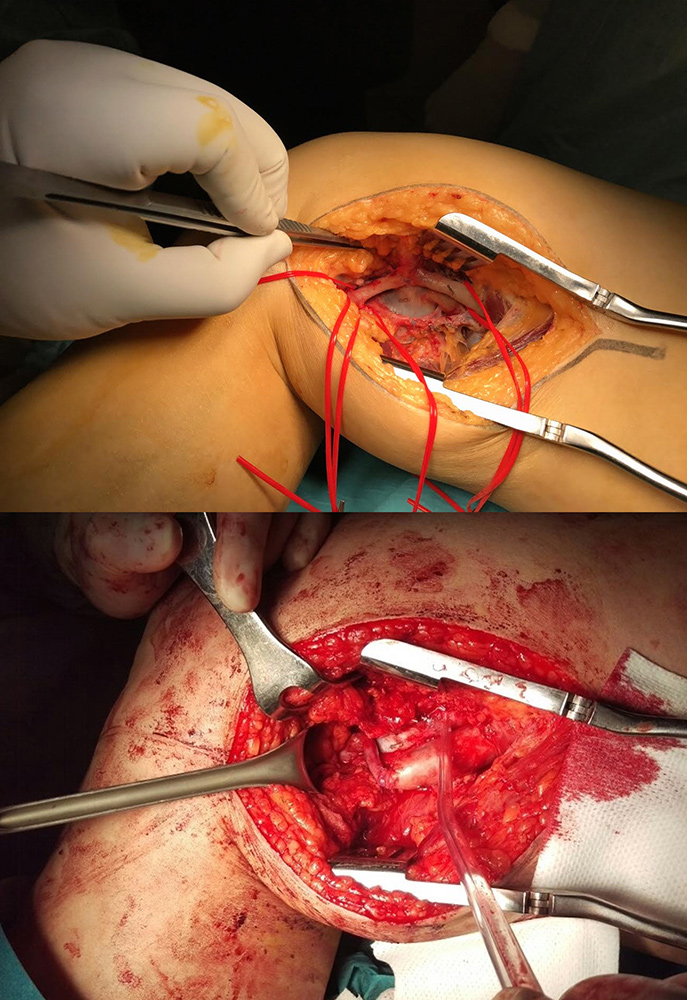
En base a la confirmación diagnóstica mediante las pruebas complementarias, y la presencia de clínica persistente y progresiva, se decide realizar tratamiento quirúrgico programado (Figura 3). Dentro de las opciones quirúrgicas posibles, en este caso se optó por tratamiento quirúrgico abierto convencional. El procedimiento se realizó con la pierna en isquemia utilizando venda de Smarch. En primer lugar, se controló la arteria poplítea a nivel proximal y distal de la fístula. Se reparó la vena mediante sutura continua y se realizó un bypass término-terminal con vena safena contralateral invertida para restaurar el flujo arterial. (Figura 3 (A-B)).
Figura 3. A. Hallazgos operatorios tras disección de la fístula arteriovenosa. B. Resultado tras reparación quirúrgica de la FAV
DISCUSIÓN
El conocimiento que tenemos actualmente sobre esta patología está basado en series de pacientes heridos en conflictos bélicos4,5 . No obstante, hoy en día seguimos encontrando estas afectaciones como consecuencia de otro tipo de traumatismos6 e incluyo yatrogenicos7. Las heridas arteriales tienen un riesgo variable de desarrollar una FAV. En el caso que nos ocupa, la afectación de la arteria poplítea puede conllevar entre un 5-16 % de riesgo de creación de una fístula según las últimas series (1).
A día de hoy, la necesidad de tratamiento así como la técnica a seguir siguen siendo un tema controvertido. En base a diferentes estudios, se sabe que la obliteración espontánea de estas fístulas es poco frecuente, y no existen factores que hayan demostrado significación desde el punto de vista estadístico. Por tanto, la posibilidad de que exista un cierre espontáneo de la misma no debe demorar el tratamiento quirúrgico (4).
En general, se considera que el tratamiento conservador solamente está indicado en aquellas fístulas de reducido tamaño que no presentan efectos hemodinámicos. En el resto de casos, el tratamiento de elección es quirúrgico. En nuestro caso, el paciente presentaba una fístula arteriovenosa de alto débito, y que además se encontraba asociada a presencia de dilatación tanto de arteria como vena proximal, y también dilatación del sistema venoso distal con aparición de venas varicosas y edema de miembro inferior derecho sintomático; de ahí que desde el momento del diagnóstico se optara por tratamiento quirúrgico (1,5,8).
En el inicio de la cirugía abierta de las fístulas arteriovenosas, se llevaba a cabo un tratamiento paliativo mediante ligadura de la misma. Sin embargo, dada ausencia de mejoría completa de la clínica de esta técnica, hoy en día se opta por una técnica reparadora basada en ligadura de la fístula y reparación del componente arterial mediante anastomosis termino-terminal o bien interposición de un bypass (preferiblemente con vena). La reparación o no del componente venoso de la fístula sigue siendo variable (1,5).
Otros autores en este tipo de paciente podrían haber preferido un tratamiento endovascular mediante embolización o bien colocación de un stent recubierto6. Sin embargo, bajo nuestro punto de vista, esta opción presentaba mayores desventajas dada la edad del paciente (31 años),el grado de dilatación de los vasos proximales y la disparidad de diámetro entre arteria proximal y distal. La posibilidad de una embolización de la fístula se vería ensombrecida por el grado de dilatación de la vena proximal (44 mm), que conllevaría un alto riesgo de embolia pulmonar o incluso una embolia hacia territorio arterial distal. Por otro lado, la posibilidad de colocación de un stent recubierto sería muy dificultosa por el gran diámetro de la arteria femoral superficial (19 mm), pudiendo solo emplearse una rama de una endoprótesis aórtica , pero seguiríamos contando con el problema de la diferencia de calibre entre arteria femoral superficial (19 mm) y arteria poplítea distal a la fístula (9 mm). En base a todos estos inconvenientes, se optó por tratamiento quirúrgico abierto, el cual tuvo buenos resultados, con mejoría clínica en los días sucesivos, disminución del edema del miembro afecto, así como de los cordones varicosos.
En conclusión, consideramos que los pacientes con fístulas postraumáticas sintomáticas han de ser intervenidos para evitar la progresión de la alteración hemodinámica que suponen. En cuanto al tratamiento, se opta por cirugía abierta por encima de cirugía endovascular dada la presencia de anatomía vascular desfavorable, aunque siempre debería individualizarse cada caso.
REFERENCIAS
- Wei Zhou. Acquired Arteriovenous Fistulae. En: Cronenwett J. L., Johnston K. W. Rutherford’s Vascular Surgery. 8º Edición. Elsevier, 2014. Página 1268-1282.
- Rodriguez-Mori A., Viver-Manresa E., Jimenez-Cossio JA., Castromil-Ventureira E., Barreiro-Mouro A., Ortiz-Monzon E. et al. Fístulas arterio-venosas. Angiología. 1977. Volumen XXIX (2): 50-56.
- Lerma R., Galego G., Lisbona C., Martorell A., Silveira P., Callejas JM. Fístulas arteriovenosas de origen postraumático: A propósito de siete casos. Angiología. 1992. Volumen 44 (2): 45-49.
- Muñoz Cardona P., Gonzalez Alvarez J., Sanz Fernandez P. Obliteración espontánea de una fístula arteriovenosa femoral de naturaleza traumática. Angiología. 1964. Volumen XVI (3): 130-136.
- Muñoz Cardona P., Gonzalez Alvarez J., Sanz Fernandez P., Alfaro E., Molero M. Fístulas arteriovenosas traumáticas. Angiología. 1962. Volumen XIV (1): 20-27.
- Mateo AM., Gonzalez Fajardo JA., Carpintero Mediavilla LA. Pseudoaneurisma con fístula arteriovenosa poplítea como complicación de meniscectomía artroscópica. Presentación de un caso y revisión de la literatura. Angiología. 1997. Volumen 49 (3): 117-120.
- Gutiérrez-Nistal M., Riera.del Moral LF., Sáez-Martín L., Garzón-Moll G., Stefanov-Kiuri S., Leblic-Ramirez I., et al. Reparación endovascular de fístula arteriovenosa femoral bilateral tras cateterismo. Angiología. 2006. Volumen 58(4): 335-340.
- T. Baril D., I. Denoya P., H. Ellozy S., Carrroccio A., L. Marin M. Endovascular Repair of a Traumatic Arteriovenour Fistula 34 Years After the Injury: Report of a Case. Surg Today. 2007 (37): 78-81.
INFORMACIÓN DEL ARTÍCULO
Autor para la correspondencia: David Carrasco de Andrés. CH Torrecárdenas. C/ Hermandad de Donantes de Sangre, s/n. · 04009 Almería. e-mail: dvdcarrasco@hotmail.com