Original
Relación entre vitamina D y factores de riesgo cardiovascular
Relation between vitamin D and cardiovascular risk factors
Actual. Med. 2015; 100: (795): 84-87 DOI: 10.15568/am.2015.795.or05
Enviado: 20-05-2015
Revisado: 20-08-2015
Aceptado: 21-08-2015
RESUMEN
Objetivo: El objetivo de este estudio es analizar la posible asociación entre factores de riesgo cardiovascular, especialmente hipertensión, y la carencia de vitamina D. Pacientes y métodos: Se trata de un estudio descriptivo para el que seleccionaron los pacientes de entre 40 y 70 años con hipertensión no controlada atendidos de enero a marzo de 2014 en la Unidad de Hipertensión y Lípidos del Hospital Universitario San Cecilio de Granada, y se valoraron su historia clínica electrónica y las cifras de vitamina D en sangre. Resultados: De los 227 pacientes atendidos, cumplían los criterios de selección 81, y se obtuvieron los valores de vitamina D de 41 de ellos, siendo estos óptimos en el 70,73%, normales en el 14,63%, ligero déficit en un 12,20% y déficit en el 2,44%. Conclusiones: Estos resultados podrían deberse a que la población a la que presta atención el Hospital Universitario San Cecilio procede de un área que geográficamente no presenta déficit de vitamina D. Son necesarios más estudios para determinar las concentraciones óptimas de vitamina D, sus efectos y las implicaciones de aumentar las recomendaciones dietéticas.
Palabras clave: vitamina D; hipertensión; enfermedad cardiovascular
ABSTRACT
Objective: The objective of this study is to analyse the possible association between cardiovascular risk factors, especially hypertension, and the lack of vitamin D. Patients and methods: It is a descriptive study. A number of 40- to 70-year-old patients with uncontrolled hypertension who attended the Hypertension and Lipid Unit at San Cecilio University Hospital in Granada, Spain between January and March, 2014 were selected, and their electronic medical records and levels of vitamin D in blood monitored and analysed. Results: 81 out of the 227 patients who attended met the eligibility criteria, and vitamin D levels in blood were measured for 41 of them. Vitamin D levels turned out to be optimal in 70.73% of them, normal in 14.63%, and showed slight deficiency in 12.20% and deficiency in 2.44% of the patients. Conclusion: These results might be due to the fact that the population who attends San Cecilio University Hospital come from an area with no evidence of lack of vitamin D in their diet. More studies are needed to determine the optimal vitamin D concentration in blood, its effect on the patients’ cardiovascular risk and the impact of increasing dietary advice.
Keywords: vitamin D; hypertension, cardiovascular disease
Leer Artículo Completo
INTRODUCCIÓN
La carencia de vitamina D se ha convertido en una epidemia en los Estados Unidos y Europa que afecta a todas las edades(1,2). Se estima que del 30 al 50% de la población adulta se encuentra en riesgo de déficit(3) mientras que está presente en más de un billón de personas en todo el mundo(4). Las fuentes vitamínicas son la dieta, y, fundamentalmente, la síntesis endógena gracias a la radiación solar(5,6). En una dieta sana se asume que las necesidades son atendidas, aunque pocos alimentos contienen vitamina D(7). Los mamíferos pueden sintetizarla gracias a la radiación solar, pero una exposición insuficiente(8) por razones geográficas, estacionales, o por protección excesiva con cremas o menor área corporal expuesta para evitar el cáncer de piel, o por sedentarismo ha derivado en estados carenciales. La población de mayor edad es especialmente vulnerable por su menor capacidad de síntesis endógena y tener valores más bajos del precursor de la vitamina D en la piel. Se ha asociado también el déficit de vitamina D a la pigmentación oscura de la piel, sexo femenino, menor actividad física, nivel educativo bajo y mal estado de salud(9). Los receptores de vitamina D se encuentran en la mayoría de las células y tejidos del organismo, y están implicados en la expresión de unos 3000 genes(10), lo que conlleva manifestaciones múltiples en las situaciones carenciales. El déficit mantenido se asocia a patologías crónicas: óseas, cardiovasculares, renales, diabetes mellitus tipo 1 y 2, cánceres (próstata, colon y mama), enfermedades autoinmunes o infecciosas, demencia e infertilidad, entre otras(11-13). La carencia se retroalimenta considerando que los casos con patología cardiovascular suelen presentar menor exposición a la luz solar por realizar menor actividad al aire libre(14). La hipovitaminosis ha sido asociada a la obesidad, ya que el tejido adiposo retiene la vitamina D por su estructura lipofílica(15). Por otra parte, valores elevados vitamina D están relacionados con mayor supervivencia en pacientes con cáncer colorrectal, linfoma y cáncer de mama. Las enfermedades cardiovasculares, la diabetes tipo 2 y el síndrome metabólico, son las principales causas de morbimortalidad en el mundo, representando aproximadamente el 30% de las muertes(16). La evidencia sugiere una posible asociación entre la vitamina D y diversas alteraciones cardiovasculares, como hipertensión arterial, hipertrofia ventricular izquierda, enfermedad vascular periférica, aterosclerosis, enfermedad coronaria e insuficiencia cardiaca congestiva(17-19). Se han propuesto varios mecanismos protectores de la vitamina D sobre las enfermedades cardiovasculares: regulación del sistema renina-angiotensina-aldosterona, efecto directo sobre el endotelio vascular, concentraciones de hormona paratiroidea y disminución de citocinas inflamatorias(4,20). Individuos sanos con déficit de vitamina D tienden a presentar concentraciones más altas de biomarcadores ligados a enfermedad cardiovascular e inflamación.
El objetivo de este estudio descriptivo es analizar la posible asociación entre factores de riesgo cardiovascular, especialmente hipertensión, y los estados carenciales de vitamina D, de los pacientes atendidos en la Unidad de Hipertensión y Lípidos del Hospital Universitario San Cecilio de Granada.
PACIENTES Y MÉTODOS
Los pacientes atendidos de enero a marzo de 2014 en la Unidad citada fueron valorados para su inclusión en este estudio descriptivo. Se seleccionaron los de 40 a 70 años con hipertensión no controlada. Los criterios para considerar la hipertensión no controlada han sido cifras tensionales >130/80 mmHg y/o cambio en el tratamiento. De cada paciente se ha valorado la historia clínica electrónica, con especial atención a la diabetes mellitus y la enfermedad cardiovascular o cereberovascular como factores de riesgo cardiovascular. Se incluyó la valoración de la vitamina D en la analítica sanguínea solicitada para la siguiente revisión en la Unidad a los 3, 6 ó 12 meses. La muestra fue analizada en el laboratorio del propio hospital. La posible carencia vitamínica se estudió mediante la determinación bioquímica de 25(OH)D. Se considera déficit manifiesto <10 ng/ml, ligero 10 – 15 ng/ml, normalidad 15 – 20 ng/ml, cifras óptimas 20 – 25 ng/ml y toxicidad >100 ng/ml. La obtención de datos cumplió con los requisitos éticos del Comité del Centro donde se ha llevado a cabo el estudio.
RESULTADOS
De los 227 pacientes atendidos durante el periodo indicado, teniendo en cuenta que se contabilizaron una sola vez a los que acudieron en dos ocasiones, cumplían los criterios de edad, 152 pacientes (66,96%). De ellos, presentaban hipertensión no controlada 81 (35,68%), que fueron seleccionados para su inclusión en el estudio, con la siguiente distribución: 31 varones (38,27%) y 50 mujeres (61,73%). De todos, 74 (91,36%) cumplían el criterio cifras tensionales >130/80 mmHg y, 39 (48,15%) cambio en el tratamiento. Por tanto, 49 (60,49%) pacientes cumplían un criterio y 32 (39,51%) dos criterios. De los pacientes incluidos, 13 (16,05%) presentaban diabetes mellitus y también 13 (16,05%) antecedentes de enfermedad cardiovascular o cerebrovascular, dándose ambas patologías a la vez en 5 de ellos (6,17%).
La vitamina D se determinó en 41 de los pacientes (50,62%): 15 (36,59%) varones y 26 (63,41%) mujeres. De ellos, 38 (92,68%) presentaban cifras tensionales >130/80 mmHg y en 18 (43,90%) había habido cambio en el tratamiento. Por tanto, 27 (65,85%) cumplían un criterio y 14 (34,15%) cumplían dos criterios. Además, 6 (14,63%) presentaban diabetes mellitus y en otros 6 (14,63%) había antecedentes de enfermedad cardiovascular o cerebrovascular, concurriendo ambas patologías en 2 pacientes (4,88%).
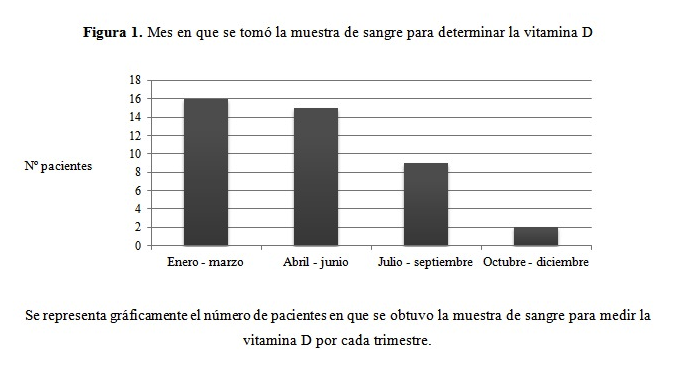
Los valores de vitamina D de los sujetos incluidos fueron óptimos en 29 de ellos (70,73%), normales en 6 (14,63%), había ligero déficit en 5 (12,20%) y déficit en 1 (2,44%). La analítica a partir de la cual fue determinada la vitamina D fue realizada en enero en tres individuos (7,32%), en febrero en 11 (26,83%), en marzo en 1 (2,44%), en abril en 4 (9,76%), en mayo en 8 (19,51%), en junio en 3 (7,32%), en julio en 3 (7,32%), en agosto en 1 (2,44%), en septiembre en 5 (11,20%), en octubre en 1 (2,44%) y en noviembre en 1 (2,44%) y ninguno en diciembre. (Figura 1)
Figura 1. Mes en que se tomó la muestra de sangre para determinar la vitamina D.
DISCUSIÓN
El Hospital Universitario San Cecilio de Granada presta atención sanitaria a la población del distrito Granada, área metropolitana y distrito Sur, que incluye la zona costera de la provincia. Estas zonas, geográficamente, no presentan riesgo de déficit de vitamina D. Esta puede ser una de las razones por las que los pacientes analizados muestren mayoritariamente valores óptimos de vitamina D a pesar de que existe evidencia científica disponible a favor de una posible asociación entre las cifras de vitamina D y los factores de riesgo cardiovascular.
La acción de la vitamina D como protector de la enfermedad cardiovascular podría deberse a la acción directa sobre los cardiomiocitos; o a un mecanismo indirecto por asociación con factores de riesgo cardiovasculares(21). La vitamina aumenta la síntesis de una proteína de la matriz que inhibe la calcificación vascular; de manera que el déficit se asocia a mayor esclerosis de la pared vascular. Por otra parte, la vitamina D actúa como inhibidor de citoquinas inflamatorias, incluyendo TNFα, que ha sido relacionada con la rigidez arterial, y produce aumento de la interleucina 10, citocina antiinflamatoria. De esta manera, la vitamina D se asocia con la respuesta inflamatoria producida en la afectación cardiovascular. El déficit también conlleva la activación del sistema renina-angiotensina-aldosterona, y la consiguiente predisposición a hipertensión arterial e hipertrofia del ventrículo izquierdo. El déficit de vitamina D se asocia además al aumento de la hormona paratiroidea (PTH), lo que se relaciona con la insulinorresistencia, la hipertensión y la inflamación. Los grupos de riesgo de déficit vitamínico son habitantes de zonas más distantes del ecuador o con larga época invernal, niños y ancianos, individuos con pigmentación oscura de la piel, personas con exposición solar inadecuada, imposibilidad para salir a la calle o mujeres portadoras de velo, uso de cremas solares y escasa superficie cutánea expuesta, contaminación, tabaco, obesidad, ingesta inadecuada de vitamina D o malabsorción, enfermedad renal o hepática, tratamiento con glucocorticoides, fenobarbital, medicación inmunosupresora o antirretrovirales(22,23).
La mayoría de estudios observacionales han mostrado que las concentraciones de 25(OH)D se asocian a la prevalencia de infarto de miocardio, ictus e insuficiencia cardiaca(14). Pittas y cols(24) revisaron estudios observacionales prospectivos sobre la relación entre valores de vitamina D e hipertensión. Identificaron tres cohortes de estudio, y en una de ellas encontraron asociación significativa entre cifras bajas de 25(OH)D (37 – 51 nmol/litro) e incidencia de hipertensión a los 7 a 8 años. En otros estudios observacionales se hicieron nueve análisis distintos en 6 cohortes que incluían 43500 personas seguidas durante una media de 5 – 27 años; cinco de los estudios encontraron que valores bajos de vitamina D están asociados a riesgo alto de enfermedad cardiovascular(24). Igualmente, los metaanálisis de estudios observacionales sugieren que la carencia de vitamina D es un factor de riesgo de enfermedades vasculares(14). Se debe considerar que muchas investigaciones observacionales han mostrado aumento significativo del riesgo vascular solo en pacientes con cifras de 25(OH)D inferiores a 15 ng/ml. El beneficio del tratamiento con vitamina D se observa fundamentalmente en los pacientes que alcanzan concentraciones de 25(OH)D de 30-40 ng/ml(14).
En el año 2012 se iniciaron tres ensayos clínicos aleatorizados diseñados para evaluar la prevención de complicaciones cardiovasculares con diferentes dosis de vitamina D. El estudio EVITA ha incluido 1000 pacientes de insuficiencia cardiaca; en VIDA participan 5100 pacientes mayores de 60 años; y en VITAL 20000 adultos. Sin embargo, ya se han apuntado algunas limitaciones, la inclusión de pacientes no ha tenido en cuenta los valores de 25(OH)D, y en el estudio VITAL se permite una ingesta de hasta 800 UI/día de vitamina D además de la medicación (2.000 UI de vitamina D ó placebo), por lo que los resultados podrían afectarse por una concentración de 25(OH)D relativamente alta en la rama de placebo(14). Una revisión sistemática(25) de estudios aleatorios realizados desde 1966 a 2008, de los que se seleccionaron 11, mostró una caída significativa de la presión diastólica, pero no de la sistólica, con el uso de suplementos de vitamina D en pacientes con presión arterial media elevada. La disminución de la presión sistólica fue más pronunciada en aquellos que recibieron formas inactivas de vitamina D en comparación con los que recibieron formas activas. En aquellos con presión arterial normal no se observó reducción de ésta. Otro estudio(26), realizado en Alemania, demostró que valores descendidos de 25(OH)D y 1,25(OH)2D eran factores predictivos independientes para accidentes cerebrovasculares de mal pronóstico, sugiriendo que los suplementos de vitamina D podrían usarse en su prevención. Un metaanálisis(4) sugiere que suplementos de vitamina D en dosis moderadas – altas podrían reducir el riesgo cardiovascular. De la misma manera, concentraciones bajas de vitamina D durante la infancia se han relacionado con mayor probabilidad de desarrollar aterosclerosis subclínica en la edad adulta con independencia de otros factores de riesgo cardiovascular(4). Sin embargo, y por el momento, no hay pruebas suficientes para recomendar suplementos de vitamina D para prevenir o tratar las patologías cardiovasculares(14). Según la USPSTF (U.S. Preventive Services Task Force) no hay evidencias de que el cribado del déficit de vitamina D en adultos asintomáticos sea beneficioso(27).
En una investigación aleatoria de Trivedi y cols. (24) sobre vitamina D3, comparándola con placebo, no encontraron tendencias significativas de disminución de muerte por causa cardiovascular. En otro estudio(28) con 123 participantes con 25(OH)D menor de 50 nmol/l, de los que 61 recibieron radiación UVB y 62 UVA durante 12 semanas hasta alcanzar concentraciones por encima de 90nmol/l, la intervención no tuvo efecto en la presión sanguínea, sensibilidad a la insulina y otros factores de riesgo. Igualmente, en la revisión sistemática de 11 – 14 estudios aleatorios no fueron encontrados datos significativos(24). El suplemento de vitamina D en animales con función renal disminuida puede empeorar la respuesta vascular. Un metaanálisis reciente sobre el uso de calcio en solitario ha sugerido la posibilidad de que el aumento de absorción, ya sea por suplementos de calcio o por el aumento de la vitamina D, puede aumentar el riesgo de complicaciones cardiovasculares(24). En otro estudio se sugiere que las cifras bajas de vitamina D genéticamente determinadas están asociadas con mortalidad por cáncer, pero no con enfermedad cardiovascular(29). También se ha sugerido que la asociación entre valores bajos de vitamina D y la mortalidad de origen cardiovascular previamente observada en estudios observacionales podría deberse a factores de confusión, ya que el déficit de vitamina D puede ser indicador de un estilo de vida no saludable. Las concentraciones de vitamina D se asocian al tabaco, actividad física, presión sanguínea, IMC, diabetes, colesterol(29). Si los valores disminuidos de vitamina D solo identificaran personas con mal estado de salud, suplementar dicha vitamina es improbable que sea efectiva para la prevención de la enfermedad cardiovascular(4).
Una de las limitaciones del estudio actual puede ser la casuística reducida, y la única medición de los valores de vitamina D, sin considerar la variabilidad estacional de la misma. Por otra parte, no toda la información aparece recogida en cada historial clínico electrónico, ya que los pacientes son seguidos por otras Unidades que no solicitaban en la analítica de sangre la determinación de vitamina D.
CONCLUSIÓN
Los resultados del presente estudio muestran que la población analizada no presenta en su mayoría déficit de vitamina D, aunque las evidencias obtenidas en estudios previos sugieren que concentraciones descendidas de 25(OH)D se asociarían a riesgo mayor de enfermedad cardiovascular. En todo caso, no puede asumirse que aumentar el 25(OH)D por medio de suplementos reducirá el riesgo cardiovascular ya que la evidencia obtenida de estudios aleatorios es, por ahora, insuficiente(24). Existen estudios que sugieren que los efectos cardiovasculares beneficiosos de la suplementación con vitamina D sólo aparecen en individuos con carencia vitamínica(30,31). Aún no hay consenso entre la comunidad científica en cuanto a los valores óptimos(9) de vitamina D ni hay evidencias para el cribado de las cifras de vitamina D en pacientes con hipertensión. Son necesarios más estudios para determinar las concentraciones óptimas de vitamina D, sus efectos y las implicaciones de aumentar las recomendaciones dietéticas(32).
REFERENCIAS
- Kim DH, Sabour S, Sagar UN, Adams S, Whellan DJ. Prevalence of hypovitaminosis D in cardiovascular diseases (from the National Health and Nutrition Examination Survey 2001 to 2004). Am J Cardiol 2008;102:1540–44.
- Zittermann A. Vitamin D and disease prevention with special reference to cardiovascular disease. Prog Biophys Mol Bio. 2006;92:39–48.
- Parker J, Hashmi O, Dutton D, Mavrodaris A, Stranges S, Kandala NB, et al. Levels of vitamin D and cardiometabolic disorders: Systematic review and meta-analysis. Maturitas. 2010;65:225–36.
- Welles CC, Whooley MA, Karumanchi SA, Hod T, Thadhani R, Berg AH, et al. Vitamin D deficiency and cardiovascular events in patients with coronary heart disease: Data from the Heart and Soul Study. Am J Epidemiol. 2014;179:1279-87.
- Zittermann A, Schleithoff SS, Koerfer R. Putting cardiovascular disease and vitamin D insufficiency into perspective. Br J Nutr. 2005; 94: 483-92.
- Artaza JN, Mehrotra R, Norris KC. Vitamin D and the cardiovascular system. Clin J Am Soc Nephrol. 2009;4:1515–22.
- Holick MF. Vitamin D: importance in the prevention of cancers, type 1 diabetes, heart disease, and osteoporosis. Am J Clin Nutr 2004;79:362–71.
- Holick MF. Sunlight and vitamin D for bone health and prevention of autoimmune diseases, cancers, and cardiovascular disease. Am J Clin Nutr 2004; 80 suppl 6:1678-88.
- LeBlanc E, Chou R, Zakher B, Daeges M, Pappas M. Screening for vitamin D deficiency: Systematic review for the U.S. Preventive Services Task Force Recommendation. Ann Intern Med. 2015;162:109-22.
- Vacek JL, Vanga SR, Good M, Lai SM, Lakkireddy D, Howard PA. Vitamin D deficiency and supplementation and relation to cardiovascular health. Am J Cardiol. 2012;109:359–63.
- Holick MF. Vitamin D deficiency. N Engl J Med. 2007;357:266-81.
- Pilz S, Tomaschitz A, März W, Drechsler C, Ritz E, Zittermann A, et al. Vitamin D, cardiovascular disease and mortality. Clin Endocrinol. 2011;75:575–84.
- Pludowski P, Holick MF, Pilz S, Wagner CL, Hollis BW, Grant WB, et al. Vitamin D effects on musculoskeletal health, immunity, autoimmunity, cardiovascular disease, cancer, fertility, pregnancy, dementia and mortality. A review of recent evidence. Autoimmun Rev. 2013;12:976–89.
- López Jiménez M. Déficit de vitamina D y riesgo cardiovascular. Hipertens Riesgo Vasc. 2013;30:83-5.
- Muscogiuri G, Sorice GP, Ajjan R, Mezza T, Pilz S, Prioletta A, et al. Can vitamin D deficiency cause diabetes and cardiovascular diseases? Present evidence and future perspectives. Nutr Metab Cardiovasc Dis. 2012;22:81-7.
- Lavie CJ, Lee JH, Milani RV. Vitamin D and cardiovascular disease. Will it live up to its hype? J Am Coll Cardiol. 2011;58:1547–56.
- Vanga SR, Good M, Howard PA, Vacek JL. Role of vitamin D in cardiovascular health. Am J Cardiol. 2010;106:798–805.
- Judd SE, Tangpricha V. Vitamin D deficiency and risk for cardiovascular disease. Am J Med Sci. 2009;338:40–4.
- Reyes García R, Rozas Moreno P, Muñoz Torres M. Enfermedad cardiovascular, osteoporosis y riesgo de fractura. Rev Clin Esp. 2012;212:188-92.
- Kilkkinen A, Knekt P, Aro A, Rissanen H, Marniemi J, Heliövaara M et al. Vitamin D status and the risk of cardiovascular disease death. Am J Epidemiol. 2009;170:1032–39.
- Grandi NC, Breitling LP, Brenner H. Vitamin D and cardiovascular disease: Systematic review and meta-analysis of prospective studies. Prev Med. 2010;51:228–33.
- Lee JH, O’Keefe JH, Bell D, Hensrud DD, Holick MF. Vitamin D deficiency. An important, common, and easily treatable cardiovascular risk factor? J Am Coll Cardiol. 2008;52:1949–56.
- Rosen CJ. Vitamin D insufficiency. N Engl J Med. 2011;364:248-54.
- Rosen CJ, Adams JS, Bikle DD, Black DM, Demay MB, Manson JE, et al. The nonskeletal effects of vitamin D: an endocrine society scientific statement. Endocr Rev. 2012;33:456-92.
- Witham MD, Nadir MA, Struthers AD. Effect of vitamin D on blood pressure: a systematic review and meta-analysis. J Hypertens. 2009;27:1948-54.
- Pilz S, Dobnig H, Fischer JE, Wellnitz B, Seelhorst U, Boehm BO, et al. Low vitamin D levels predict stroke in patients referred to coronary angiography. Stroke. 2008;39:2611-13.
- LeFevre ML. Screening for vitamin D deficiency in adults: U.S. Preventive Services Task Force recommendation statement. Ann Intern Med. 2015;162:133-40.
- Scragg R, Wishart J, Stewart A, Ofanoa M, Kerse N, Dyall L, et al. No effect of ultraviolet radiation on blood pressure and other cardiovascular risk factors. J Hypertens. 2011;29:1749-56.
- Shoaib A, Brondum-Jacobsen P. Bojesen SE, Nordestgaard BG. Genetically low vitamin D concentrations and increased mortality: mendelian randomization analysis in three large cohorts. BMJ [edición electronica]. 2014;349: [1-12]. Disponible en: http://www.bmj.com/content/349/bmj.g6330.
- Kienreich K, Tomaschitz A, Verheyen N, Pieber TR, Pilz S. Vitamin D and arterial hypertension: treat the deficiency! Am J Hypertens. 2012;26:158.
- Michos ED, Blumenthal RS. Vitamin D supplementation and cardiovascular disease risk. Circulation. 2007;115:827-28.
- Olmos Martínez JM. Vitamina D y prediabetes. Rev Clin Esp. 2011;211:598-9.
INFORMACIÓN DEL ARTÍCULO
Autora para la correspondencia: María del Mar Díaz Alcázar. E-mail: mmardiazalcazar@gmail.com