Caso Clínico
Varón de 62 años con fenómeno de Raynaud
A 62-year-old male with Raynaud’s phenomenon
Actual. Med. 2015; 100: (795): 98-100 DOI: 10.15568/am.2015.795.cc02
Enviado: 17-04-2015
Revisado:17-06-2015
Aceptado:18-08-2015
RESUMEN
Varón de 62 años que consulta por fenómeno de Raynaud en ambas manos de un mes de evolución acompañado de lesiones digitales necróticas e intenso dolor. La anamnesis y la exploración física no aportaron información adicional y la capilaroscopia solo evidenció pobreza vascular. Fueron normales o negativas tanto pruebas de laboratorio (hemograma, bioquímica, hormonas tiroideas, marcadores tumorales, serologías frente a hepatitis B y C, proteinograma, inmunoglobulinas, complemento, crioglobulinas y estudio de autoinmunidad), como de imagen (ecocardiografía, TAC toraco-abdominal y PET-TAC) e incluso una biopsia de las lesiones isquémicas. Sin embargo, el estudio de trombofilia mostró una mutación heterocigota para los genes de la metilen-tetrahidrofolato reductasa y del factor XII, así como positividad de los anticuerpos antifosfolipídicos (anti ß2-glicoproteína). Alcanzado el diagnóstico de síndrome antifosfolipídico y trombofilia genética, se inició tratamiento con vasodilatadores (prostaciclinas y bosentán) y anticoagulantes orales, los cuales permitieron una favorable evolución de las lesiones isquémicas.
Palabras clave: fenómeno de Raynaud, síndrome antifosfolipídico, necrosis digital
ABSTRACT
A 62-year-old male presented with a one month history of Raynaud’s phenomenon in both hands along with digital necrotic lesions and severe pain. The medical history and physical examination did not provide any additional information and nailfold capillaroscopy only showed escarce vasculature. Both laboratory (blood count, blood chemistry, thyroid hormones, tumor markers, serologies for hepatitis B and C, proteinogram, immunoglobulins, complement, cryoglobulins, autoimmunity tests) and imaging tests (echocardiography, thoracic and abdominal CT scan and a PET-CT) and even a biopsy of the ischemic lesions were normal or negative. However, the thrombophilia workup showed a heterozygous mutation in the genes of the methylenetetrahydrofolate reductase and the factor XII, and positivity for antiphospholipid antibodies (anti-beta2-glycoprotein). Once the diagnosis of antiphospholipid syndrome and genetic thrombophilia were made, treatment with oral vasodilators (prostacyclin and bosentan) and oral anticoagulants were started, which produced a satisfactory evolution of the ischemic lesions.
Keywords: Raynaud phenomenon, antiphospholipid syndrome, digital necrosis
Leer Artículo Completo
CASO CLÍNICO
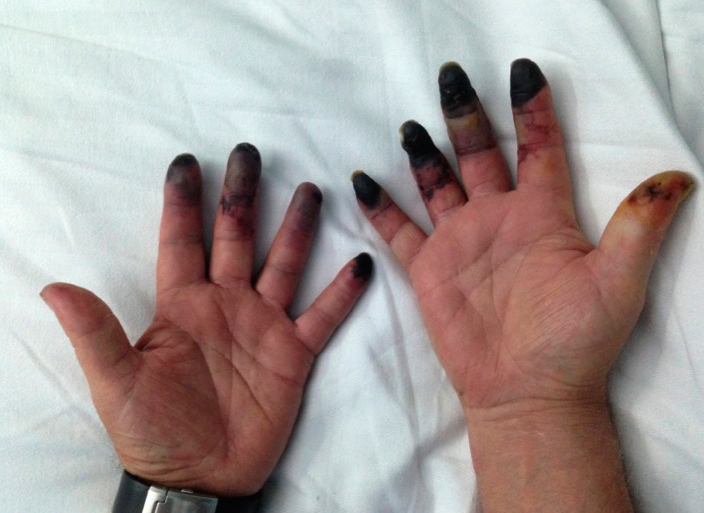
Varón de 62 años de edad con antecedentes personales de hipertensión arterial y ex-fumador desde hacía 20 años (carga acumulada de 44 paquetes/año). Estaba prejubilado, había trabajado como administrativo y vivía en ambiente urbano. Su tratamiento consistía en enalapril y amlodipino. Acudió a su médico de Atención Primaria por clínica de un mes de evolución consistente en frialdad y parestesias en todos los dedos de las manos, los cuales adquirían primero una coloración cianótica y posteriormente palidecían coincidiendo con la exposición al frío. Describía uno o dos episodios diarios, de menos de una hora de duración, a veces dolorosos. Dada la edad del paciente y el tipo de cuadro clínico, se sospechó un fenómeno de Raynaud (FR) secundario y el paciente fue derivado a Consulta de Enfermedades Autoinmunes Sistémicas. Sin embargo, se vio obligado a acudir antes al Servicio de Urgencias por presentar un rápido empeoramiento de la clínica descrita, con intenso dolor y aparición de úlceras distales en los dedos de ambos manos. En la anamnesis por órganos y aparatos el paciente negaba otra sintomatología, incluyendo la relacionada con enfermedades autoinmunes sistémicas. En la exploración, tenía buen estado general y sus constantes eran normales. La auscultación cardiorrespiratoria y la exploración abdominal y de miembros inferiores eran normales. En miembros superiores, los dedos de ambas manos estaban fríos, cianóticos, y eran dolorosos a la palpación, presentando zonas violáceo-necróticas distales (más en la mano derecha), con pulsos radiales y cubitales conservados (Figura 1). La exploración neurológica fue normal. La capilaroscopia evidenció leve pobreza vascular, sin otros hallazgos patológicos.
Figura 1. Necrosis digital distal, de predominio en mano derecha.
La analítica general incluyendo hemograma y bioquímica completa resultaron normales. La velocidad de sedimentación globular fue de 16 mm/h y la proteína C reactiva de 2.1 mg/L. El estudio básico de coagulación y sistemático de orina no mostraron alteraciones. Las hormonas tiroideas, los marcadores tumorales (CEA, Ca 19.9, alfa-fetoproteína, PSA), serologías frente a VHB y VHC, proteinograma, complemento, inmunoglobulinas, crioglobulinas y estudio de autoinmunidad (ANAs, ENAs y ANCAs) fueron normales o negativos. En cuanto a las pruebas de imagen, la radiografía de tórax y la TAC toraco-abdominal no revelaron patología. En el PET-TAC se evidenciaron captaciones parcheadas en manos consecuencia de los fenómenos isquémico-necróticos, sin otras alteraciones. Una ecocardiografía transtorácica normal, con buena ventana, descartó razonablemente la endocarditis infecciosa. Por último, se realizó una biopsia cutánea de las zonas digitales isquémicas, que fue informada como “necrosis epidérmica sin signos de vasculitis ni otras anomalías”.
Una vez descartadas las causas más frecuentes de FR secundario (ocupacionales, farmacológicas, enfermedades autoinmunes sistémicas y neoplasias), nos planteamos el despistaje de entidades que favorecieran un estado de hipercoagulabilidad, tales como las trombofilias. Se solicitó un estudio de coagulación especial que resultó positivo para la mutación heterocigota de los genes de la metilen-tetrahidrofolato reductasa (MTHFR) y del factor XII, con niveles de homocisteína dentro de la normalidad. Se informó también de la positividad del anticuerpo antifosfolípidico (AAF) anti-ß2-glicoproteína a títulos elevados, la cual fue corroborada en una nueva determinación transcurridas 12 semanas. El paciente fue tratado desde el primer momento con Ácido acetil salicílico (AAS) 100 mg cada 24h, Nifedipino 30 mg. cada 24 horas, Bosentán 62.5 mg. cada 12 horas y Alprostadil 60 µg. cada 24 horas durante 10 días junto con analgesia (Paracetamol, Metamizol, y derivados mórficos), siendo incluso necesaria la realización de simpatectomía de ganglios estrellados. Una vez recibido el resultado del estudio de coagulación especial, se cambió la antiagregación por Bemiparina 7500 UI cada 24 horas. Dicho tratamiento resultó eficaz no sólo en la estabilización de las lesiones isquémicas, sino en la remisión y curación de las menos evolucionadas. Al cabo de 10 meses, se procedió a la amputación de las zonas necróticas de las falanges distales de la mano izquierda, si bien las lesiones de la mano derecha se recuperaron completamente con curas locales y anticoagulación (Figura 2).
Figura 2. Evolución de las lesiones tras 10 meses de tratamiento anticoagulante y amputación de las zonas necróticas.
DIAGNÓSTICO FINAL
Necrosis digital por fenómeno de Raynaud secundario a trombofilia genética y sindrome antifosfolipidico.
DISCUSIÓN
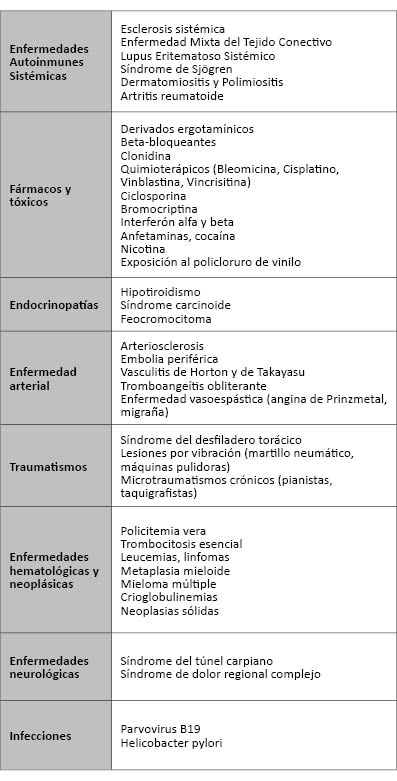
El FR es la manifestación clínica del vasoespasmo que se produce en las arterias de las manos, los pies y otras zonas acras como respuesta exagerada al frío o al estrés. Se caracteriza por tres fases (palidez, cianosis y eritema) y se distinguen dos tipos: FR primario o enfermedad de Raynaud, y FR secundario o síndrome de Raynaud. El FR primario representa el 90% de los casos. Es más frecuente en mujeres de edad entre 15 y 30 años. Cada episodio dura entre 15 y 20 minutos y de forma simétrica suele afectar a los dedos segundo, tercero y cuarto. El FR secundario es más prevalente en sujetos mayores de 30 años y existe una causa subyacente. Típicamente los episodios son más prolongados, existe afectación de pulgares y asimetría, pudiendo llegar a producir dolor intenso (1-2). Las patologías que pueden producir FR secundario son muy variadas (2) (Tabla 1). En primera instancia deberán descartarse fármacos (beta-bloqueantes, clonidina, ergotamínicos o quimioterápicos), drogas (cocaína y anfetaminas) y ocupaciones (pianistas, taquigrafistas…) que puedan desencadenar un FR. Las enfermedades autoinmunes sistémicas explican hasta un 80-95% de los casos, destacando la esclerosis sistémica, la enfermedad mixta del tejido conectivo y el lupus eritematoso sistémico (LES). Dentro de las neoplasias, tanto los tumores sólidos como los hematológicos pueden producir FR como consecuencia de la hiperviscosidad. En cuanto a las enfermedades arteriales, las principales patologías a considerar serán la arteriosclerosis, embolia periférica, tromboangeítis obliterante y enfermedades vasoespásticas como la angina de Prinzmetal. También se ha descrito FR asociado a endocrinopatías (hipotiroidismo, feocromocitoma o síndrome carcinoide) y enfermedades neurológicas (síndrome del túnel carpiano). El diagnóstico es clínico y la realización de pruebas diagnósticas irá fundamentalmente encaminada a la búsqueda de causas secundarias (3). El tratamiento inicial se basa en la prevención: protección frente al frío y evitar tanto el estrés como el consumo de fármacos implicados en su desarrollo. Cuando esto no es suficiente, la primera línea de tratamiento son los antagonistas del calcio dihidropiridínicos (amlodipino es el mejor tolerado), capaces de reducir la frecuencia e intensidad de los episodios. En el siguiente escalón se encontrarían los antagonistas de los receptores de endotelina (bosentán y ambrisentán, capaces de prevenir la aparición de úlceras digitales), los inhibidores de la fosfodiesterasa-5 (sildenafilo o tadalafilo) y los nitratos tópicos. En casos muy graves será necesaria la administración de prostaglandinas intravenosas (alprostadil, iloprost, epoprostenol) asociada o no a simpatectomías químicas o quirúrgicas (a nivel local o cervical) para un adecuado control del dolor. Por último, se deberá prestar especial atención al desarrollo de sobreinfecciones cutáneas para realizar un tratamiento precoz de las mismas.
Tabla 1. Causas de fenómeno de Raynaud secundario.
El síndrome antifosfolípido (SAF) es una enfermedad autoinmune caracterizada por el desarrollo de trombosis de repetición y patología obstétrica. Puede ser primario o secundario, asociándose principalmente con enfermedades sistémicas como el LES. Deberá sospecharse un SAF ante: trombosis en sujetos menores de 50 años, sin causa evidente, de localización atípica o si son recurrentes. También nos debe hacer sospechar un SAF la aparición de abortos o muertes fetales de repetición, crecimiento intrauterino retardado, eclampsia… Para el diagnóstico de SAF se requiere al menos un criterio clínico (trombosis arterial, venosa o de pequeño vaso en cualquier órgano o tejido; tres o más abortos antes de las semana 10 de gestación excluidas otras causas, una o más muertes fetales a partir de la semana 10 de gestación o uno más nacimientos prematuros a partir de la semana 34 de gestación) y un criterio de laboratorio (al menos una positividad del anticoagulante lúpico (AL), anticardiolipina o anti-ß2-glicoproteína, que deberá ser confirmada en una segunda ocasión con 12 semanas de diferencia) (4). El tratamiento del SAF no obstétrico se basa en primer lugar en la recomendación de medidas generales, como el control de factores de riesgo cardiovascular o el uso de heparina profiláctica en caso de inmovilización. Para la profilaxis primaria de trombosis en sujetos asintomáticos con AAF positivos se suele recomendar AAS (sobre todo si el AL es persistentemente positivo y/o los otros anticuerpos son positivos a títulos elevados); para pacientes con LES y anticuerpos positivos o en aquellos con antecedentes de SAF obstétrico la indicación de AAS es clara. En caso de trombosis aguda (arterial o venosa), inicialmente el tratamiento se realiza con heparina a dosis terapéuticas y posteriormente se sustituye por anticoagulación oral. Para la profilaxis secundaria, se recomienda anticoagulación oral en todos los casos: si el antecedente es de trombosis venosa, el objetivo será mantener un INR entre 2-3, pero si es de trombosis arterial deberá situarse entre 2.5-3.5 (4).
CONCLUSIONES
El interés de este caso es doble. Por una parte, pone de manifiesto la importancia de descartar causas secundarias ante todo FR, muy especialmente en los de presentación tardía, en los que, tras haber descartado causas ocupacionales y farmacológicas, las enfermedades autoinmunes sistémicas y las neoplasias deben ser nuestra primera sospecha diagnóstica. Por otra parte, subraya la conveniencia de considerar el SAF dentro del amplio diagnóstico diferencial de las causas de necrosis digital, además de la esclerosis sistémica, vasculitis, gammapatías, crioglobulinemias, trombofilias o síndromes paraneoplásicos (5).
REFERENCIAS
- Wigley FM. Clinical practice: Raynaud´s phenomenon. N Engl J Med 2002; 347: 1001-8.
- Cervera R, Espinosa G, Ramos-Casals M, Hernández-Rodríguez J, Cid MC, Ingelmo M. Fenómeno de Raynaud. En: Diagnóstico y tratamiento de las enfermedades autoinmunes sistémicas. España: 4ª Edición, Caduceo Multimedia, 2010; 307-18.
- Herrick AL. Contemporary management of Raynaud’s phenomenon and digital ischemic complications. Curr Op in Rheumatology 2011; 23: 555-61.
- Ruiz-Irastorza G, Crowther M, Branch W, Khamashta MA. Antiphospholipid syndrome. Lancet. 2010;376:1498-509.
- Abdallah M, Hamzaoui S, Larbi T, et al. Etiological profile of digital necrosis of the upper limbs: analysis of 25 cases. J Mal Vasc. 2010;35:12-6.
INFORMACIÓN DEL ARTÍCULO
Autor para la correspondencia: Dr. José Antonio Vargas Hitos. Médico Adjunto del Servicio de Medicina Interna. 9ª planta Hospital Universitario ¨Virgen de las Nieves¨. Avda. Fuerzas Armadas Nº 2. 18014 Granada, España. Teléfono y fax: +34-958-020494. E-mail: joseantoniovh@hotmail.com