Original
Diferencias epidemiológicas entre dos grupos de pacientes con patología dual grave, unos con esquizofrenia y otros con psicopatologías diferentes
Epidemiological differences between two groups of patients with severe dual diagnosis, some with schizophrenia and others with different psychopathologies
Actual. Med. 2013; 98: (790): 150-153
Enviado:02-07-2013
Revisado:28-11-2013
Aceptado:05-12-2013
RESUMEN
Introducción: El término Patología Dual, engloba la comorbilidad entre uno o varios trastornos mentales graves, que necesitan terapia psiquiátrica, psicoterapéutica y tratamiento farmacológico, asociado a la dependencia de una o varias sustancias de abuso. Aunque desde el gran estudio realizado en población general en EEUU (1) se han publicado numerosos trabajos en diferentes recursos de las redes asistenciales, no ocurre lo mismo en comunidades terapéuticas destinadas a la desintoxicación y reinserción de dependientes de drogas. En estas últimas se encuentra un elevado porcentaje de psicopatologías.
Objetivos: Analizar las diferencias sociodemográficas, de consumo de sustancias de abuso y de comorbilidad psiquiátrica, entre dos grupos de pacientes drogodependientes. Todos presentan un diagnóstico de patología dual grave (PDG), unos con esquizofrenia y otros con psicopatologías diferentes, en una comunidad terapéutica profesional (CTP) de Marbella, destinada a su desintoxicación y rehabilitación.
Pacientes y métodos: Entre junio de 2000 y junio de 2009 se produjo el ingreso en la comunidad terapéutica profesional “Hacienda de Toros” de Marbella, de 805 pacientes, de los cuales 325 cumplían los criterios de patología dual grave.
Realizamos un estudio retrospectivo y transversal, a través del análisis de la información recogida por medio de entrevistas clínicas semi-estructuradas y de cribaje psiquiátrico.
Resultados: 99 pacientes, de entre un total de 325, diagnosticados de patología dual grave, tienen esquizofrenia, lo que supone el 30,46% de la muestra. El 91,9% de ellos son varones y sólo un 8,1% mujeres. El sexo, la edad al inicio del estudio y al comienzo del consumo de sustancias, el número de ingresos hospitalarios, la dependencia de cannabis, la ausencia de otras patologías psiquiátricas, y el tipo de alta son significativamente diferentes en el grupo de pacientes con PDG- esquizofrenia, frente a los que no presentan dicho diagnóstico.
Conclusiones: En un análisis ajustado de regresión logística, los varones tienen un riesgo mayor en comparación con las mujeres de ser diagnosticados de esquizofrenia. También el grado de estudios se relaciona con el diagnóstico de modo inverso. A medida que aumenta el nivel de formación es menor la probabilidad de diagnóstico de psicosis.
Palabras clave: Abuso de sustancias, esquizofrenia, trastorno mental grave, patología dual grave, comunidad terapéutica profesional, epidemiología.
ABSTRACT
Introduction: The term ‘Dual Pathology’ encompasses the comorbidity between one or more severe mental disorders that need psychiatric and psychotherapeutic therapies and pharmacological treatment, associated with the dependency of one or several substances of abuse. Although since the large study in the general population in the United States was done numerous works have been published in different resources of health care networks, it does not happen the same in therapeutic communities aimed at detoxification and rehabilitation of drug addicts who include a high percentage of psychopathology.
Objectives: To analyze the social demographic differences, the consumption of abusive substances and psychiatric comorbidity between two groups of drug dependant patients. All have been diagnosed with severe dual pathology, some with schizophrenia and others with different psychopathologies, within a professional therapy community designed to care for their detoxification and rehabilitation.
Patients and methods: From June 2000 to June 2009, the professional therapy community “Hacienda de Toros”, Marbella, took in 805 patients of whom 325 met with the established criteria for severe dual diagnosis. We carried out a retrospective and transversal study using the analysis of the information collected in a special model of semi-structured clinical interviews and psychiatric screening.
Results: 99 patients, out of a total of 325, diagnosed with severe dual pathology, have schizophrenia, which means 30, 46% of the sample group. 91, 9% of them are men and only 8,1% are women. The sex, the age at the commencement of the study, at which they began to consume substances, the number of hospital admissions, dependence on cannabis, absence of psychopathologies and type of hospital discharge are important differentials in this group of patients with schizophrenia compared with those who do not show this diagnosis.
Conclusions: In an adjusted analysis of logistic regression, the men show a greater risk factor, in comparison to the women, of being diagnosed with schizophrenia. Moreover the level of schooling relates to the diagnosis in an inverse way. Those with a higher level of education were less lightly to be diagnosed with psychosis.
Keywords: Abuse drugs, schizophrenia, severe mental disorder, severe dual diagnosis, professional therapeutic community, epidemiology.
Leer Artículo Completo
Introducción
La conceptualización sobre drogas y trastornos mentales ha variado a lo largo del tiempo, produciéndose grandes cambios en los criterios diagnósticos. Cuando ambos trastornos, el debido al uso de sustancias de abuso (TUS) y el trastorno mental aparecen en el mismo individuo, se establece el diagnóstico de patología dual (1)(PD). Este término implica la coexistencia en el mismo individuo de un doble diagnóstico: uno por consumo de sustancias, junto a otro trastorno psiquiátrico convencional. Cuando el diagnóstico psiquiátrico es esquizofrenia o bien otras psicopatologías de gravedad, se habla de patología dual grave (PDG).
La presencia de un trastorno mental convencional asociado al trastorno por uso de sustancias de abuso influye de modo negativo en la evolución de ambos, y los resultados en los tratamientos psicofarmacológicos y psicoterapéuticos empeoran en pacientes con comorbilidad psiquiátrica asociada al trastorno por uso de sustancias (2). La patología dual ocasiona problemas de diagnóstico ya que en los pacientes con trastorno por uso de sustancias hay una gran dificultad para diagnosticar de forma fiable la presencia de otro proceso psiquiátrico concomitante, por la posible confusión de síntomas, con los derivados de la intoxicación por sustancias.
El presente estudio deriva de otro más amplio (3) llevado a cabo en una comunidad terapéutica profesional para drogodependientes (CTP), diseñada como un recurso de elevado impacto que implica tratamientos libres de drogas y donde además se cuenta con una unidad psiquiátrica propia, con fármacos de uso médico y terapéutico.
En general, la esquizofrenia ha sido bien estudiada, y existe abundante literatura (4),(5),(6) también en su relación con la adicción. Sin embargo, la mayor parte de los estudios existentes se basan en la influencia de un solo problema, y son poco abundantes los trabajos sobre comorbilidad entre drogas y esquizofrenia en las comunidades terapéuticas. En este trabajo de trata de analizar las diferencias sociodemográficas, hábitos de abuso de sustancias y comorbilidad con otras patologías mentales, de dos grupos de pacientes con patología dual grave, comparando los que presentan diagnóstico de esquizofrenia, frente a los de otras psicopatologías; en una comunidad terapéutica profesional de Marbella, destinada al tratamiento de desintoxicación, rehabilitación, e inserción social.
Pacientes y métodos
El estudio se ha realizado sobre una muestra de 325 pacientes diagnosticados de patología dual grave, entre los cuales 99 sufrían de esquizofrenia, con diagnóstico realizado en la comunidad terapéutica. Los datos recogidos respetan en todo momento los principios de privacidad y el consentimiento informado de los pacientes, siguiendo la normativa legal al respecto. Para garantizar la confidencialidad de los enfermos, los nombres han sido sustituidos por sus números de expediente y tanto los cuestionarios como la base de datos, se han custodiado y manejado de acuerdo a estos principios.
La elección de esta comunidad terapéutica profesional se ha realizado debido a la especialización existente para el diagnóstico y tratamiento de los trastornos mentales comórbidos, dado que dispone de una unidad psiquiátrica integrada en ella y en la que el mismo psiquiatra ha realizado el diagnóstico de toda la muestra entre junio de 2000 y junio de 2009, descartando los ingresos de duración inferior a un mes por su insuficiente evaluación.
Hemos realizado un estudio retrospectivo y transversal, basado en el análisis detallado de la información recogida en un modelo de entrevista clínica semi-estructurada, diseñado en el centro, además de las entrevistas de cribaje psiquiátrico: MINI (Sheehan et al., 1998) (7) y SCL-90-R (Derogatis y Savitz, 2000) (8).
Para el diagnóstico de patología dual grave se han tenido en cuenta además, únicamente los trastornos por uso de sustancias de abuso que cumplían criterios de dependencia según las clasificaciones internacionales DSM-IV-TR y CIE-10. Las sustancias que se han incluido en este estudio son: alcohol, tabaco, opiáceos, cannabis, cocaína e hipnosedantes.
En la comparación de variables cuantitativas, para comprobar estadísticamente las diferencias significativas de medias, se ha realizado la prueba de la T de Student para muestras independientes. Para el análisis comparativo de las variables cualitativas, el test de la chi-cuadrado de Pearson, eligiendo la significación bilateral.
Resultados
De los 325 pacientes diagnosticados de patología dual grave, 99 de ellos, es decir el 30,5%, están diagnosticados de esquizofrenia. El mayor porcentaje de esta psicosis se da en los varones (35,5%) frente al 11,6% en las mujeres (p<0,001). La edad media al inicio del estudio fue de 36,60 años (ds: 8,002). Comenzaron sus consumos a los 18,82 años (ds: 4,903), con una edad en el momento del diagnóstico psiquiátrico de 27,75 años (ds: 8,254).
En la descripción y análisis de las variables que diferencian los subtipos de patología dual grave en función de su patología psiquiátrica de base, al estudiar el grupo de 99 pacientes diagnosticados de esquizofrenia, se observa que estos son significativamente más jóvenes al inicio del estudio (p=0,048), (IC95%:0,019-4,346).También presentan menor edad al inicio del consumo de sustancias de abuso (p= 0,012), (IC95%: 0,393-3,137) frente a los que tienen otra psicopatología y requieren significativamente más ingresos hospitalarios (p= 0,001), (IC95%: -1,582- -0,385) que ellos.
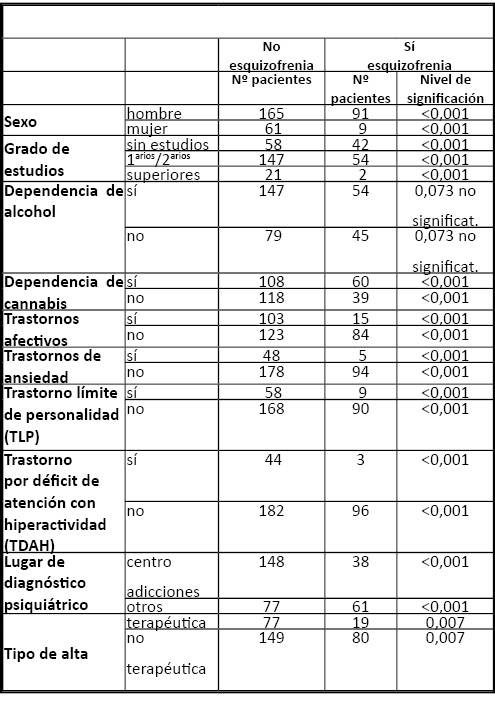
Las variables para las que se encontraron diferencias significativas entre los pacientes con esquizofrenia frente a los que tenían otra psicopatología fueron: sexo, grado de estudios, dependencia de cannabis, trastornos afectivos, trastorno límite de personalidad, trastornos de ansiedad, trastorno de déficit de atención con hiperactividad, lugar de diagnóstico y alta terapéutica. Así pues, hay más varones entre los diagnosticados de esquizofrenia que en el resto de diagnósticos de patología dual grave; menos personas con estudios superiores y más pacientes sin ningún tipo de estudios. La dependencia de cannabis es más frecuente entre los diagnosticados de esquizofrenia (p=0,033) y también aparece una cierta tendencia no significativa (tal vez por el tamaño de la muestra), en cuanto a la dependencia del alcohol. En cuanto a la comorbilidad con otras patologías psiquiátricas, entre los pacientes con esquizofrenia son menos frecuentes los diagnósticos de trastorno afectivo grave (p<0,001), trastorno de déficit de atención con hiperactividad (p<0,001), trastorno límite de personalidad (p<0,001) y trastorno de ansiedad (p<0,001). No hay diferencias para otros procesos.
Tabla 1. Diferencias sociodemográficas, de hábitos de consumo y de comorbilidad psiquiátrica entre pacientes con patología dual grave según tengan o no esquizofrenia.
Por último, los pacientes con PDG-esquizofrenia salen del centro con alta terapéutica con menor frecuencia (p=0,007) que los otros.
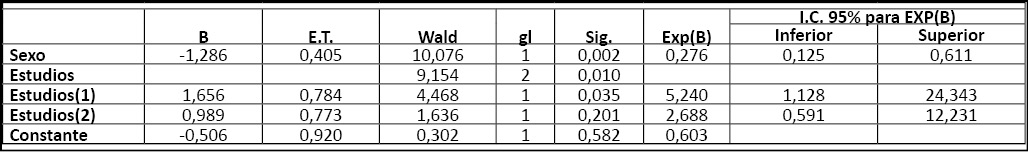
En el modelo de regresión logística realizado por razón de verosimilitud se han introducido las variables: sexo, estudios, situación laboral, edad de inicio del consumo, dependencia de alcohol, tabaco, opiáceos, cannabis, cocaína, hipnosedantes, policonsumo y comorbilidad psiquiátrica. De todas ellas sólo existen diferencias significativas en el sexo y en el grado de estudios.
Tabla 2. Influencia del sexo y nivel de instrucción en el riesgo de padecer esquizofrenia.
Modelo de regresión logística realizado por el método “backward “por razón de verosimilitud
B: coeficientes de regresión
E.T: error estándar
Wald: valor del estadístico de Wald.
g.l: grados de libertad
Exp(B): valor de OR(odds ratio)
IC: intervalos de confianza
Estudios (1): no tener estudios frente a tenerlos
Estudios (2): tener estudios 1arios/2arios frente a superiores
Para la variable sexo, ser mujer supone un factor de protección frente al diagnóstico de esquizofrenia. Este factor de protección es: 0,276 (IC95%: 0,125-0,611) veces mayor que para ser varón. Ser hombre pues supone un riesgo de sufrir esquizofrenia 3,623 veces mayor que el de ser mujer (IC95%:1,636-8,00). El grado de estudios también se relaciona con el riesgo del diagnóstico de esta psicosis. El no tenerlos multiplica por 5,24 (IC95%: 1,128-24,343) la probabilidad de diagnóstico de esquizofrenia frente al de realizar estudios superiores. Lo mismo ocurre para el que tiene estudios primarios/secundarios frente al que los tiene superiores, la probabilidad de estos últimos es 2,688 veces (IC95%: 0,591-12,231) inferior.
Discusión
Al igual que en nuestro estudio, donde el mayor porcentaje de varones con patología dual grave se da entre los afectados de esquizofrenia (91,9%), los estudios de Aleman et al. (2003) (1), y MacDonald et al. (2009) (2), manifiestan que entre los diagnosticados de esquizofrenia hay un mayor riesgo para los hombres, en una franja etaria similar a la que se encuentra en nuestro trabajo. Entre los pacientes estudiados en la comunidad terapéutica profesional, las frecuencias más bajas entre los afectados por esquizofrenia se dan en aquellos que tienen estudios de grado superior (2´0%), en contraste con el (54,5%) entre los que realizaron estudios primarios.
Estos resultados concuerdan con los encontrados en diversos trabajos experimentales como el de Kuperberg et al. (2000) (3) que nos sugieren que el cociente intelectual de los pacientes esquizofrénicos es más bajo que el de los controles sanos, como resultado de un proceso de deterioro progresivo que se da en los primeros.
En cuanto a la presencia de otros diagnósticos psiquiátricos entre los pacientes psicóticos de nuestra muestra, se podría considerar que a mayor gravedad en la patología psiquiátrica encontrada en los diferentes subgrupos de patología dual grave, la comorbilidad psiquiátrica es menor. Hecho quizá debido a que la propia gravedad de su patología de base pueda solapar otros diagnósticos considerados de menor gravedad. También podría tener que ver el hecho de que cuanto mejor definidos están los criterios diagnósticos y más exhaustivos son, es más difícil confundirlos con otros grupos patológicos.
El porcentaje de sujetos dependientes de tabaco hallado entre los diagnosticados por nosotros de PDG-esquizofrenia es del 84,8%, cifra intermedia a las encontradas entre pacientes psicóticos ambulatorios (74,0%), en hospitalizados (88,0%) o en enfermos crónicos institucionalizados (90,0%) (4).
La prevalencia de dependencia al cannabis es elevada (60,6%), entre los enfermos con patología dual grave-esquizofrenia de nuestra muestra. Fenómeno concordante con el que describen otros estudios que señalan que los pacientes esquizofrénicos presentan altas probabilidades de consumir cannabis (5); siendo el riesgo de presentar esquizofrenia en las personas que han consumido cannabis, entre 2 y 25 veces superior al de las que no lo han hecho (6),(7). Se ha señalado que el cannabis pudiera precipitar o incluso causar episodios de esquizofrenia (8),(9).
En nuestro estudio, el 54,5% de los pacientes eran dependientes del alcohol, el 60,6% al cannabis y el 77,8% a la cocaína, valores similares a los encontrados en otro sobre prevalencia de patología dual, en los pacientes esquizofrénicos ingresados en unidades de hospitalización psiquiátrica de hospitales generales, (10) excepto en lo referente al consumo de cocaína cuyas cifras eran inferiores.
En general, los pacientes esquizofrénicos presentan una elevada prevalencia de dependencia a drogas (9) y este consumo repercute en un agravamiento clínico de la enfermedad (11), en un mayor incumplimiento terapéutico y en un mayor número de ingresos. Así ocurre en nuestro trabajo donde enfermos diagnosticados de PDG-esquizofrenia, son los que requieren más ingresos hospitalarios (1,94) y los que presentan las tasas más elevadas de fracaso clínico, dado su elevado porcentaje (80,8%) de altas no terapéuticas.
Conclusiones
Se da mayor frecuencia de varones que de mujeres diagnosticados de esquizofrenia, respecto a otras psicopatologías.
La dependencia de cannabis es significativamente más frecuente entre los diagnosticados de esquizofrenia.
Existe menor comorbilidad con otras patologías psiquiátricas entre los pacientes con esquizofrenia, por la propia gravedad del trastorno o el solapamiento de otros síntomas.
Los pacientes con PDG-esquizofrenia reciben el alta terapéutica con una frecuencia menor, que los otros grupos.
El nivel de instrucción se relaciona de modo inverso con el diagnóstico, de manera que a medida que aumenta el nivel de formación disminuye la probabilidad de diagnóstico de esquizofrenia.
Conflicto de intereses: Los autores del artículo manifiestan no tener ningún conflicto de intereses.
REFERENCIAS
- Regier DA, Farmer MA, Rae DS, Locke BZ, Keith SJ, Judd LL, Goodwin FK. Comorbidity of mental disorder with alcohol and other drug abuse. Results from the epidemiologic catchment area (ECA) study. JAMA 1990; 264: 2511-2518.
- Stowell R J. A Dual diagnosis issues. Psychiatr Ann 1991; 21: 98-104.
- Woody G: The challenge of dual diagnosis. Alcohol Health & Research World 1996; 20: 76-80.
- Luque Fuentes E. Patología dual grave en una comunidad terapéutica profesional dotada de unidad psiquiátrica (tesis doctoral ) Editorial UGR 2012.
- Gálvez J, Rincón D. Manejo clínico de pacientes con diagnóstico dual: tratamiento de los pacientes farmacodependientes con trastornos psiquiátricos mayores Rev Colomb Psiquiat 2009; 38: 143-176.
- San L, Arranz B, Martínez-Raga J. Antipsychotic drug treatment of schizophrenic patients with substance abuse disorders. Eur Addict Res 2007; 13: 230-243.
- Martínez-Ortega JM, Gurpegui M, Díaz FJ, De León J. Tabaco y esquizofrenia. Adicciones 2004; 16: 177-190.
- Sheehan D, Lecrubier Y, Sheehan K, Amorin P, Janavs, J, Weiller E, et al. The Mini-International Neuropsychiatric Interview (M.I.N.I.): the development and validation of a structured diagnostic psychiatric interview for DSM-IV and ICD-10. J Clin Psychiatry 1998; 59, Supl 20: 22-33.
- Derogatis L, Savitz K. The SCL-90-R and Brief Symptom Inventory (BSI) in primary care. In: Maruish ME, (ed.) Handbook of psychological assessment in primary care settings. Mahwah, NJ: Lawrence Erlbaum 2000; pp. 297–334.
- Aleman A, Kahn RS, Selten JP. Sex differences in the risk of schizophrenia: evidence from metaanalysis. Arch Gen Psychiatry 2003; 60: 565-571
- MacDonald AW,Schulz SC. What we know: Findings that every theory of schizophrenia should explain. Schizophr Bull 2009; 35: 493-508.
- Kuperberg G, Heckers S. Schizophrenia and cognitive function. Curr Opin Neurobiol 2000; 10: 205-210
- Sobradiel N, García-Vicent V. Consumo de tabaco y patología psiquiátrica. Trastornos Adictivos 2007; 9: 31-38.
- Jiménez-Castro L, Raventós H, Escamilla MA. Esquizofrenia y trastorno en el consumo de sustancias. Act Esp Psiquiatr 2011; 39: 123-130.
- Zammit S, Allebeck P, Andreasson S, Lundberg L, Lewis G. Self reported cannabis use as a risk factor for schizophrenia in Swadish conscripts of 1969: historical cohort study. BMJ Clin Res 2002; 325:1199-2005
- Arseneault L, Cannon M, Poulton R, Murray R, Caspi A, Moffitt TE. Cannabis use in adolescence and risk for adult Psicosis: longitudinal prospective study. Br Med J 2002; 325:1212-1213.
- Degenhardt L, Hall W. Is cannabis use a contributory cause of Psychosis? Can J psychiatry 2006; 51:556-565.
- Arendt M, Rosemberg R, Foldager L, Perto G, Munk-Jorgensen P. Cannabis-induced Psychosis and subsequent schizophrenia-spectrum disorders: follow-up study of 535 incident cases. Br J Psychiatry 2005; 187: 510-515.
- Rodríguez-Jiménez R, Aragues M, Jiménez-Arriero MA, Ponce G, Muñoz A, Bagney A, et al. Patología dual en pacientes psiquiátricos hospitalizados. Prevalencia y características generales. Invest Clín 2008; 49:195-205.
- Arias F, Sánchez S, Padín JJ. Influencia del consumo de drogas en las manifestaciones clínicas de la esquizofrenia. Actas Esp Psiquiatr 2002; 30: 65-73.
Información del artículo
Autor para la correspondencia: Encarnación Luque Fuentes. Servicio de Medicina Preventiva y Salud Pública. Hospital Universitario San Cecilio. Agencia Sanitaria de Cooperación al Desarrollo Universidad de Granada E-mail: elufuentes@gmail.com