Original
Regeneración ósea en sector posterior del maxilar inferior atrófico con técnica de membrana no reabsorbible
Bone regeneration in the posterior sector of the atrophic inferior jawbone with non reabsorbing membrane technique
Actual. Med. 2013; 98: (790): 142-146
Enviado: 02-09-2013
Revisado: 04-12-2013
Aceptado:13-12-2013
RESUMEN
Objetivo: Evaluar la capacidad regenerativa ósea de una técnica de regeneración lateral destinada a modificar el ancho de un reborde mandibular atrófico con material de relleno y cobertura con membrana y analizar el éxito de la oseointegración de los implantes dentales colocados en esa zona.
Material y Métodos: Se trataron 10 pacientes parcialmente desdentados en el sector posterior del maxilar inferior. Se efectuaron procedimientos de regeneración lateral con membrana no reabsorbible de politetrafluoretileno no expandido de alta densidad y material de relleno como un aloinjerto de hueso desmineralizado y su variante mineralizada. Los rebordes regenerados fueron intervenidos entre 5 a 6 meses después de la regeneración. El ancho del reborde se valoró mediante la utilización de un calibre en dos puntos del área del reborde alveolar. Se colocaron un total de 30 implantes de un diámetro de entre 3,3 a 4,1 mm y de longitud de entre 8 a 10 mm y se analizó la estabilidad ósea cervical alrededor de los mismos mediante un estudio radiográfico a 1, 2 y 3 años.
Resultados: Los resultados mostraron un aumento del ancho del reborde alveolar con una media 6,5 ± 0,13 mm contra un ancho previo a la regeneración de 1,90 ± 0,12 mm.
Asimismo, la regeneración obtenida permitió, en todos los casos, la colocación de implantes con una posición adecuada en el sentido vestíbulo lingual del reborde y su rehabilitación protética. Al evaluar la estabilidad ósea cervical alrededor de los implantes observamos que en el transcurso de los 3 años se observó que la perdida ósea no es significativa.
Conclusión: Esta técnica de regeneración ósea lateral mostró previsibilidad en los resultados al observarse un aumento del ancho del reborde alveolar y la posibilidad de colocación de implantes y rehabilitación de los sectores afectados.
Palabras clave: Regeneración ósea, membrana no reabsorbible, hueso de relleno, implantes dentales.
ABSTRACT
Objective: The aim of this study was to evaluate the regenerative bone capacity of a lateral regeneration technique used to modify the width of an atrophic jaw with filling material and membrane cover and to analyze the success of the dental implant bone integration placed in the area.
Material and Methods: 10 patients, partially toothless, were treated in their inferior jawbone sector. Lateral regeneration procedures were carried out with non reabsorbing membrane of high density non-expanded polytetrafluoroethylene (PTFE) and filling material such as a desmineralized and mineralized bone allograft. The regenerated borders were intervened between 5 and 6 months after regeneration. The jaw width was calculated by means of a caliber in two points of the alveolar border area. A total of 30 implants having a 3,3 to 4,1 mm diameter and 8 to 10 mm length were placed and the cervical bone stability around them were analyzed by means of a radiographic study after 1, 2 and 3 years.
Results: The results showed an increase in the alveolar border width of 6,5 ± 0,13 mm average compared to the 1,90 ± 0,12 mm width previous to regeneration. Besides, the regeneration obtained allowed, in all cases, the implants placement with an adequate position in the lingual vestibule direction of the border and its protetic rehabilitation. When evaluating the cervical bone stability around the implants, it was observed that after three years the bone loss was not significant.
Conclusion: This lateral bone regeneration showed predictability in the results when observing an increase in the alveolar border width and the possibility of implant placement and rehabilitation of the affected sectors.
Keywords: Bone regeneration, dental implants, bone graft.
Leer Artículo Completo
Introducción
El hueso alveolar es una estructura odontodependiente, ya que se forma con el diente, lo sostiene mientras trabaja, y desaparece con él cuando es extraído (1).
Distintos autores han confirmado que al efectuar una exodoncia los procesos de modelación y remodelacion ósea en el hueso alveolar llevan a una reducción de su volumen inicial del orden del 40% de altura alveolar y de 60% de anchura ósea en los primeros 6 meses, produciéndose las dos terceras partes de estas modificaciones en los primeros tres meses (2, 3, 4, 5). Es importante destacar que la reabsorción ósea en estas circunstancias ocurre principalmente en la pared vestibular, debido a que anatómicamente es más delgada y frágil (2, 6). En la actualidad se utilizan distintos materiales biocompatibles como relleno del alvéolo post-extracción para preservar el volumen óseo de manera más predecible que si el alvéolo cicatriza espontáneamente. Sin embargo, frente a situaciones clínicas donde ya están instaurados los procesos de reabsorción alveolar, se han desarrollado distintas técnicas quirúrgicas de aumento de volumen óseo, con la finalidad de poder colocar posteriormente un implante dental en una posición ideal y rodeado de hueso.
La regeneración ósea guiada es una técnica de estimulación controlada para la formación de hueso nuevo en áreas donde existen deficiencias (7). En la actualidad para lograr la regeneración ósea mediante estas técnicas, se utilizan materiales de relleno, membranas biocompatibles y los factores de crecimiento. Todos estos biomateriales deben ser utilizados en un buen ambiente osteogénico, es decir, situarlos sobre un lecho receptor que favorezca la revascularización rápida del material injertado y en situación de máxima estabilidad (8, 9, 10).
En los pacientes con sectores parcialmente desdentados en el sector posteroinferior la reabsorción del reborde alveolar compromete en muchos casos en mayor medida la tabla vestibular generando una migración del centro del reborde hacia lingual. Los desafíos en una rehabilitación implantosoportada de un paciente con esta problemática son por un lado, devolver el volumen óseo adecuado y por el otro, poder ubicar a los implantes en una posición guiada para las futuras restauraciones protésicas. Sin embargo, se continua discutiendo cuanto hueso se puede regenerar con estas técnicas y por otra parte cual es la estabilidad de los implantes colocados en esa zona en el mediano plazo.
En este trabajo evaluamos la capacidad regenerativa ósea de una técnica de regeneración lateral del reborde alveolar con material de relleno y cobertura con membrana en el maxilar inferior y su posterior rehabilitación con implantes del área tratada valorando el éxito de la oseointegración de los mismos en el mediano plazo.
Materiales y Métodos
A-Selección de los pacientes.
Se trataron 10 pacientes que comprendieron 11 áreas parcialmente edéntulas cuyos criterios de inclusión fueron: pacientes con edades comprendidas entre 35 y 65 años de edad, de ambos sexos, parcialmente desdentados en el maxilar inferior sin pilar posterior, con rebordes alveolares de un ancho menor a 3 mm y con un proceso de reabsorción de más de dos años de evolución desde las últimas exodoncias (Figura 1a). Los criterios de exclusión para este trabajo fueron pacientes fumadores, con patologías sistémicas que alteren la cicatrización, pacientes que reciban medicación que altere el metabolismo óseo o que posean otras patologías que afecten a la mucosa bucal. También pacientes que no estuvieran dispuestos a permanecer el periodo de regeneración de seis meses sin el uso de prótesis removible en el área tratada. Los pacientes fueron tratados entre Abril del 2006 y Abril del 2009, y se contó previamente con el consentimiento informado de los mismos según las normas del comité de ética de la Universidad Nacional de Córdoba.
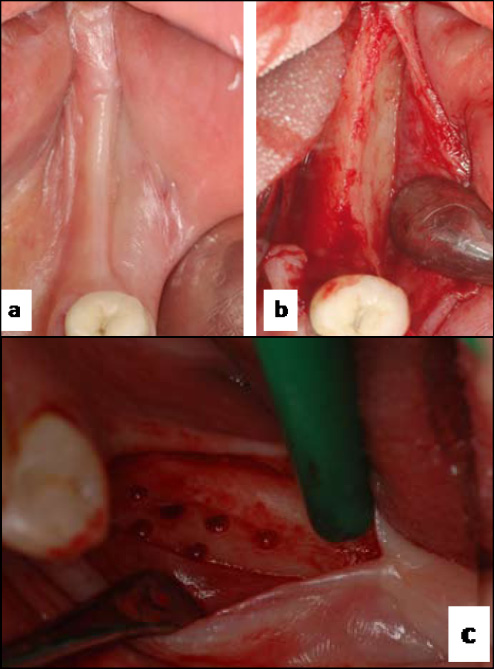
Figura 1. a) Aspecto clínico del reborde alveolar previo a la intervención. b) Posterior incisión crestal y decolado de la mucosa bucal que permite observar el ancho del reborde alveolar. c) Se observa la activación del hueso cortical mediante perforaciones hasta hueso medular previo a la regeneración ósea.
B-Técnica quirúrgica de la regeneración lateral del reborde alveolar.
En todos los casos se efectuaron procedimientos de regeneración lateral con membrana no reabsorbible de politetrafluoretileno no expandido de alta densidad (PTFE-ne) y material de relleno como un aloinjerto de hueso desmineralizado y liofilizado (DFDBA) y su variante mineralizada (FDBA) en una proporción de 50% de cada material.
Para el procedimiento de regeneración, previa anestesia local, se efectuó una incisión crestal sobre el reborde sin incisiones compensadoras. Posteriormente, se procedió primero al decolado del colgajo y luego a la eliminación del tejido blando remanente (Figura 1b). Las medidas del ancho del reborde se tomaron con un calibre en dos puntos del área desdentada. El primer punto de medición se tomó en sentido horizontal (anteroposterior) a 3 mm desde la raíz del último elemento dentario existente y el segundo punto se tomó a 10 mm de esta primera referencia horizontal. En ambos puntos de referencia, el calibre se colocó, en el sentido vertical, a 1 mm de la cresta del reborde hacia apical y se efectuó un promedio de ambas mediciones de esos dos puntos. Luego, se realizó la activación del hueso cortical del reborde residual mediante perforaciones con fresa esférica hasta el hueso medular (Figura 1c) y se colocó una membrana de PTFE-ne (Regentex TXT 200 Cytoplast, Osteogenics Biomedical, Texas, USA) en el bolsillo formado por el colgajo hacia el área vestibular. Para aumentar el volumen del reborde, se procedió con la aplicación de dos biomateriales de relleno tipo aloinjerto, un hueso desmineralizado de banco OraGRAFT (LifeNet Health Bio-implant división, Virginia Beach VA, USA) y un hueso de relleno mineralizado Mineross (Biohorizon, Birmingham, EE.UU). Se buscó sobrecontornear el volumen ya que un porcentaje del relleno en el proceso de remodelación se reduce. Se efectuó posteriormente la cobertura del relleno con la membrana introduciéndose por debajo del colgajo lingual con la finalidad para proteger el área del relleno y estabilizar el biomaterial utilizado en el procedimiento de regeneración ósea (Figura 2a, b). Posteriormente se realizó una técnica de sutura continua complementada con sutura a puntos simples para asegurar la estabilidad inicial del área regenerada (Figura 2c).
Figura 2. a) Se observa la colocación del material de relleno sobre el hueso cortical activado y la membrana de contención. b) La membrana recubriendo y conteniendo el material de relleno. c) Puntos de sutura en toda la zona de incisión.
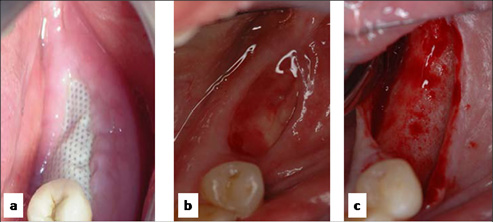
Se retiró la sutura a los quince días del procedimiento. La membrana se retiró a las cuatro semanas (Figura 3a, b). Ninguno de los pacientes utilizó prótesis removible sobre el área en regeneración.
Figura3. a) Se observa a las 4 semanas la membrana de contención expuesta previo a su retiro. b). Aspecto de la mucosa luego del retiro de la membrana. c) Ancho del reborde alveolar obtenido 6 meses posterior a la regeneración.
C- Colocación de implantes.
Los rebordes regenerados fueron intervenidos de entre 5 a 6 meses después de la regeneración. En esta segunda intervención quirúrgica se realizó una incisión crestal y decolado del colgajo (Figura 3c) y previo a la colocación de implantes se realizó la medición del reborde siguiendo los puntos de referencias que expusimos anteriormente.
Se colocaron un total de 30 implantes Straumman con una superficie de titanio identificado como Sand-blasted Large grit Acidetched (SLA) (Straumman, Postfach, Switzerland), de un diámetro de entre 3,3 a 4,1 mm y de longitud de entre 8 a 10 mm. Después de un período de cicatrización de entre 45 y 90 días, se realizaron las restauraciones. Todas las restauraciones que se realizaron sobre implantes fueron con coronas cementadas. Para valorar la estabilidad ósea cervical alrededor de los implantes se realizó un control radiográfico (RX EOC) a 1, 2 y 3 años. La estabilidad cervical se estableció tomando como referencia la conexión protética del implante hasta la posición de la cresta ósea proximal, midiendo esta distancia en milímetros.
Para la medición las radiografías fueron digitalizadas en un scanner gráfico HP 6100 a 1200 dpi y luego se procedió a medir con un programa Image ProPlus.
Para evaluar la diferencia de los valores medios en los análisis realizados y en los distintos tiempos experimentales se aplicó la prueba t-Student para datos apareados, fijando un valor p<0.05 para la significación estadística.
Resultados
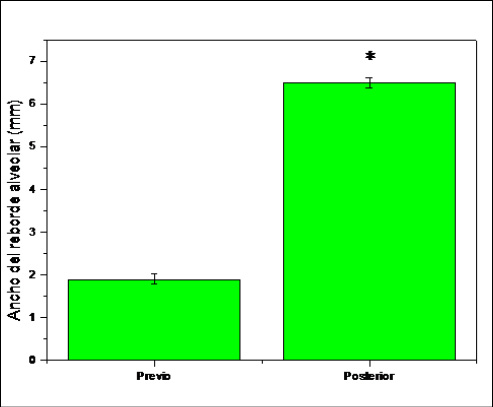
Cuando se realizaron las mediciones del ancho de los rebordes alveolares previo a la regeneración observamos una media de 1,90 ± 0,12 mm, mientras que los rebordes a los que se aplicaron las técnicas quirúrgicas de regeneración mostraron un aumento de su ancho con una media 6,5 ± 0,13 mm, siendo esta diferencia estadísticamente significativa (p<0.0001) (Figura 4).
Figura 4. Se expresan los valores del ancho del reborde alveolar previo y posterior a la regeneración ósea. Los resultados se expresan como media ± el error estandar de la media. Los datos son representativos de 10 pacientes (*= p<0.0001).
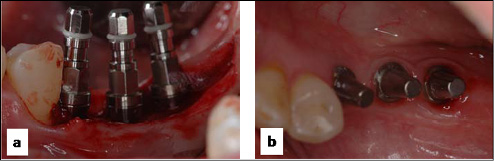
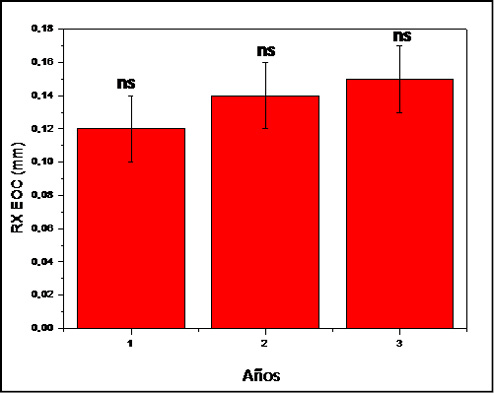
La regeneración obtenida permitió, en todos los casos, la colocación de implantes con una posición adecuada en el sentido vestíbulo lingual del reborde (Figura 5a, b) y su rehabilitación protética (Figura 6a, b). Al evaluar la estabilidad ósea cervical alrededor de los implantes (RX EOC) al primer año observamos que la media de pérdida ósea en todos los casos fue de 0,12 ± 0,02 mm, y al segundo año de 0,14 ± 0,02 mm, no siendo esta diferencia estadísticamente significativa (p<0,17). Cuando se analizó la pérdida ósea al tercer año observamos que la media fue de 0,15 ± 0,02 mm. Esta diferencia con respecto al primer y al segundo año no fue estadísticamente significativa (p<0,07 y p<0,36 respectivamente) (Figura 7, 8).
Figura 5. a) Se observa la ubicación de los implantes en el hueso regenerado con vista lateral. b) Pilares colocados sobre los implantes, vista oclusal.
Figura 6. Se observa las restauraciones coronarias cementadas y en una posición adecuada. Vista oclusal (a) y vistal lateral (b).
Figura 7. Se expresan los valores de la estabilidad ósea cervical (RX EOC) alrededor de los implantes en el transcurso de 3 años posterior a la colocación de los mismos. Los resultados se expresan como media ± el error estándar de la media. (ns= p>0.05).
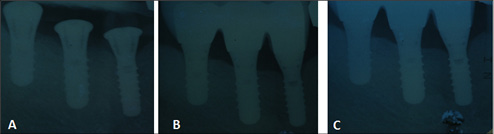
Figura 8. Se observa el control radiográfico para valorar la estabilidad ósea cervical alrededor de los implantes a distintos tiempos. A) Recién colocados; B) 1 año; C) 3 años.
Discusión
La técnica de regeneración lateral del reborde alveolar maxilar inferior con material de relleno y cobertura con membrana utilizada en este estudio es un procedimiento que demuestra previsibilidad en cuanto a los resultados logrados. Las técnicas quirúrgicas que se han descrito para corregir y preparar de manera adecuada el terreno con deficiencias en el ancho del reborde son: el injerto en block con hueso propio del paciente (11), la técnica de ensanche del reborde mediante la fractura en tallo verde a partir de la generación de una fisura con instrumental piezoeléctrico o rotatorio y relleno del espacio (12), y por último, el aumento de volumen con material de relleno y cobertura con membrana (13). En nuestros casos hemos seleccionado esta última porque que es una técnica que además de haber sido eficaz posee como ventaja que tiene baja morbilidad comparado con las otras técnicas de regeneración como la técnica de injerto de hueso autógeno en block o particulado (11, 14) o la técnica de ensanche con fractura en tallo verde del proceso alveolar (12).
En esta investigación utilizamos hueso alogénico y a pesar de no tener una valoración histológica del hueso obtenido, observamos que el hueso regenerado ante el fresado mostró una menor densidad que el hueso nativo del paciente, sin embargo permitió una adecuada fijación primaria del implante. En relación a los tipos de injertos óseos, el hueso autólogo se ha considerado el gold-estándar para realizar regeneración ósea por su capacidad osteoinductiva y osteoconductiva. Sin embargo, el mismo presenta las desventajas de la escasez de material, su rápida reabsorción y la morbilidad del sitio donante. Por otra parte, los aloinjertos junto a los materiales aloplásticos y xenoinjertos son los más empleados como injertos óseos porque se dispone de cantidad suficiente de material, y su reabsorción lenta le añade importantes propiedades osteoconductivas (15, 16, 17). Estas propiedades osteoconductivas permiten la formación de tejido óseo alrededor de las partículas, tejido que se forma a partir de la impregnación de las mismas por el coagulo sanguíneo. Por este motivo, a nuestra técnica de regeneración añadimos las perforaciones en la cortical del reborde alveolar, con la finalidad de aportar vascularización, células y los factores de crecimiento suficientes provenientes del maxilar, que son los responsables de dicha formación ósea (18, 19). Las consideraciones sobre la utilización de diferentes materiales y cuál es el material que se comporta de manera más adecuada en los resultados de la regeneración permanecen sin respuesta definitiva.
La utilización en nuestro estudio de una combinación de un material de relleno como un aloinjerto de hueso desmineralizado y liofilizado (DFDBA) y su variante mineralizada (FDBA) en una proporción de 50% de cada material tuvo como propósito disminuir la velocidad de reabsorción del material de injerto al incorporar partículas mineralizadas.
Es importante destacar también que en todos los casos realizamos un sobrecontorneado del sector a regenerar para lograr un reborde que tenga suficiente superficie como para que se puedan instalar los implantes, ya que la reabsorción por modelación del hueso de relleno utilizado genera una reducción de volumen que se produce dinámicamente desde el inicio de la regeneración.
La utilización de una membrana en la zona de regeneración ósea tiene como objetivo actuar como barrera física que evita o detiene el crecimiento de los fibroblastos de la mucosa bucal, mientras las células osteogénicas y los vasos migran hacia la zona del defecto óseo. Además estas membranas tienen como objetivo estabilizar el injerto óseo y el coágulo sanguíneo y proteger al injerto o relleno de una posible reabsorción temprana (20). En esta técnica de regeneración efectuamos la extracción de las membranas de PTFE no expandido de alta densidad a las cuatro semanas de la cirugía, permitiendo la cobertura del relleno óseo con un tejido blando que se genera por debajo de la membrana y que protege el área en todo el proceso de regeneración. La superficie densa no expandida de la membrana empleada permite efectuar una técnica de membrana expuesta en caso de no ser factible el cierre sin tensión de los colgajos o si estos generan compresión marcada del relleno. Estas membranas tienen la particularidad de que si se expone, no son fácilmente colonizadas por bacterias debido a su baja porosidad (0,2 µm) y por tanto se pueden mantener mejor higienizada que una membrana de politetrafluoroetileno expandida (e-PTFE) (21). En nuestros casos no realizamos la fijación de la membrana con elementos adicionales como chinchetas o microtornillo ya que la propia estructura superficial de la membrana le permite mantener la estabilidad del material de relleno durante el período de protección necesario.
Al evaluar la estabilidad ósea cervical alrededor de los implantes observamos que la media de pérdida ósea en el primer año fue de 0,12 ± 0,02 mm, al segundo año de 0,14 ± 0,02 mm y al tercer año fue de 0,15 ± 0,02 mm, no existiendo diferencias estadísticamente significativas entre estos resultados.
Para valorar la estabilidad ósea cervical ser realizó la medición sobre una imagen digitalizada de una radiografía convencional, que permitió valorar áreas proximales mesial y distal al implante. La incorporación del sondaje para valorar estabilidad ósea es otra posibilidad, aunque es a veces difícil establecer el punto de referencia que habitualmente es la plataforma protésica del implante que puede quedar en una posición infragingival dificultando el registro. El empleo de la Tomografía Axial Computada Cone Beam, podría ser otra alternativa que nos posibilitaría obtener más datos debido a su imagen en tres dimensiones de la estructura ósea, pero requiere de un costo adicional y la consecuente exposición a radiación mayor sobre los pacientes que la radiología convencional.
En este sentido, Cooper (22) ha demostrado que cuando se utiliza implantes con conexión interna cónica, hay una disminución del microgap, observándose reabsorciones de 0,4 mm en el primer año, siendo esta menor que cuando se utilizan sistemas de conexión externa. Sin embargo, Davarpanah y col. (23) describen que si el cuello de un implante de conexión externa se ubica en posición supracrestal disminuye de 1,5 mm a 0,5 mm. Nuestros resultados muestran estabilidad en la pérdida ósea cervical en el transcurso de 3 años, pudiendo responder esto al diseño de los implantes utilizados, la ubicación de los mismos en el hueso regenerado, y la relación de estos con la oclusión (24, 25).
Otros informes clínicos avalan nuestros resultados (26, 27) y los resultados obtenidos hasta ahora en este estudio clínico prospectivo muestran la previsibilidad de la técnica. Sin embargo, sería importante realizar un estudio histológico complementario y aumentar el número de pacientes tratados con esta técnica. Es importante destacar que la altura del reborde debe ser adecuada para realizar colocación de implantes de al menos 8 mm de longitud. Esto se debe a que la regeneración obtenida sólo permite aumentar el ancho del reborde y no está indicada para aumentar la altura.
Conclusión
El empleo de la técnica de regeneración ósea lateral con membrana de PTFE de alta densidad y hueso alogénico mostró ser técnicamente simple y con escasas complicaciones. Además esta técnica evidenció previsibilidad en los resultados en cuanto al aumento en el ancho del maxilar inferior y la posibilidad de colocación de implantes y rehabilitación de los sectores posteriores.
REFERENCIAS
-
- Ferraris ME, Campos A. Histología, Embriología e Ingeniería Tisular Bucodental. 3era ed, Editorial Medica Panamericana: México; 2009.
- Schropp L, Wenzel A, Kostopoulos L, et al. Bone Healing and soft tissue contour changes following single-tooth extraction: A clinical and radiographic 12 months prospective study. Int J Periodontics Restorative Dent. 2003; 23(4): 313-23.
- Yukna RA, Catellon P, Saenz-Nasr AM, et al. Evaluation of hard tissue replacement composite graft material as a ridge preservation/augmentation material in conjunction with immediate hydroxyapatite-coated dental implants. J Periodontol. 2003; 74(5):679-86.
- Nevins M, Camelo M, De Paoli S. A study of the fate of the buccal wall of extraction sockets of teeth with prominent roots. Int J Periodontics Restorative Dent. 2006; 26(1): 19-29.
- Moreno Solís C, Molina Nart J, Hotz Violant D, et al. Tratamiento del alvéolo post-extracción. Revisión de la literatura actual. Rev Esp Odontoestomatológica de Implantes. 2009; 17(1): 7-17.
- Elian N, Cho SC, Forum S, et al. A simplified socket classification and repair technique. Pract Proced Aesthet Dent. 2007; 19(2): 99-104.
- Boshc C, Melsen B, Vargevik K. Guided bone regeneration in calvarial bone defects using polytetrafluoroethylene membranes. Cleft Palate Craniofac J. 1995; 32: 311-17.
- Buser D, Dula K, Hirt HP, et al. Lateral ridge augmentation using autografts and barrier membranes: A clinical study with 40 partially edentulous patients. J Oral Maxillofac Surg. 1996; 54: 420-32.
- Buser D, Dula K, Hess D, et al. Localized ridge augmentation with autograft and barrier membranes. Periodontol. 2000; 19: 151-63.
- Peñarocha Diago. Regeneración ósea. En: Peñarocha Diago. Implantología oral. Grupo Ars XXI de comunicación SL editora: Barcelona, España; 2008.
- Misch C, Misch C, Resnik R, et al. Reconstruction of maxillary alveolar defects with mandibular symphysis grafts for dental implants: A preliminary procedural report. Int J Oral Maxillofac Implants. 1992; 7: 360-66.
- Cortes AR, Cortes DN. Nontraumatics bone expansion for immediate and delayed lateral ridge expansion technique in the atrophic posterior mandibular ridge. J Oral Maxillofac Surg. 2010 6(9): 2283-90.
- Buser D, Dula K, Belser UC, et al. Localized ridge augmentation using guided bone regeneration. Surgical procedure in the maxilla. Int J Perio Rest Dent. 1993; 13: 29-42.
- Joshi A. An investigation of post operative morbidity following chin graft surgery. Br Dent J. 2004; 4: 215-18.
- Block MS, Degen M. Horizontal ridge augmentation using Human mineralized particulate bone: preliminary results. J Oral Maxillofac Surg. 2004; 62: 67-2.
- Araujo MG, Sonohara M, Hayacibara R. Lateral ridge augmentation by the use of grafos comprised of autologous bone or a biomaterial. An experiment in the dog. J Clin Periodontol. 2002; 29: 1122-25.
- Proussaefs P, Lozada J, Rohrer MD. A clinical and histologic evaluation of a block onlay graft in conjunction with autogenous particulate and inorganic bovine material: a case report. Int J Periodont Restor Dent. 2002; 22: 567-72.
- Leghissa GC, Zaffe D, Assenza B. Guided bone regeneration using titanium grids: report of 10 cases. Clin Oral Impl Res. 1999; 10: 62-8.
- Villareal PM, Fernández-Bustillo A, Acero J, et al. I conferencia nacional de consenso sobre injerto óseo del seno maxilar. Rev esp cir oral maxilofacial. 2010; 32(2): 41-63.
- Sanchez Garces MA, Álvarez Camino JC, Corral Pavón E, et al. Revisión bibliográfica de implantología bucofacial del año 2010. Segunda parte. Av Periodon Implantol. 2012, 24(2): 77-94.
- Barboza EP, Stutz B, Ferreira VF, et al. Guided bone regeneration using nonexpanded polytetrafluoroethylene membranes in prepartation for dental implant placements. A report of 420 cases. Implant Dent. 2010; 19(1): 2-7.
- Cooper LF. A role for surface topography in creating and maintaining bone at titanium endosseous implants. J Prosth Dent. 2000; 84: 522-34.
- Davarpanah M, Martínez H, Tecucianu JF. Apical-coronal implant position: recent surgical proposal. Technical note. Int J Oral Maxillofac Imp. 2000; 15(6): 865-72.
- Martínez-González JM, Cano Sánchez J, Campo Trapero J, et al. Diseño de los implantes dentales: Estado actual. Av Periodon Implantol. 2002; 14(3): 129-36.
- De Boever AL, De Boever JA. Guided bone regeneration around non-submerged implants in narrow alveolar rigdes: a prospective long-term clinical study. Clin Oral Impl Res 2005; 16: 549-556.
- Bartee BK. The use of high density polytetrafluorethilene membrane to treat osseous defects. A clinical report. Implant Dent. 1995; 4: 22-6.
- Doblin JM, Salkin LM, Mellado JR. A histologic evaluation of localizad ridge augmentation utilizing DFDBA in combination with e-PTFE membranas and stainless steel bone pins in humans. Int J Periodont Restorative Dent. 1996; 16:121-25.
INFORMACIÓN DEL ARTÍCULO
Autor para la correspondencia: Prof. Ismael A. Rodríguez. Avda. Haya de la Torre S/N, Ala Izquierda, Pabellón Argentina. C.P.: 5000, Ciudad Universitaria, Córdoba, Argentina
e-mail: ismaelrodriguez18@hotmail.com