Original
Epidemiología y complicaciones obstétricas en el embarazo conseguido por técnica de fecundación in vitro-microinyección intracitoplasmática de espermatozoides (FIV-ICSI)
Epidemiology and obstetric complications in pregnancy achieved by the technique of fertilization in vitro-intracytoplasmic sperm (IVF-ICSI)
Actual. Med. 2013; 98: (790): 136-141
Enviado: 07-05-2013
Revisado: 09-09-2013
Aceptado: 15-10-2013
RESUMEN
Objetivo: Evaluar la prevalencia de complicaciones obstétricas en gestaciones obtenidas por técnica de Microinyección Intracitoplasmática de espermatozoides.
Métodos: Se trata de un estudio observacional, descriptivo y transversal. Los datos se obtuvieron de los embarazos conseguidos por técnicas de Reproducción Asistida: Fecundación in vitro convencional y microinyección intracitoplasmática de espermatozoides (FIV-ICSI), en nuestro hospital entre marzo de 2009 enero de 2013, utilizando muestreo consecutivo. Las variables de estudio fueron: edad, nacionalidad, paridad, causa de esterilidad, tipo de gestación (simple o múltiple), antecedentes personales, tratamiento durante la gestación, trastornos hipertensivos, diabetes gestacional, amenaza de parto pretérmino, rotura prematura de membranas pretérmino, corioamnionitis, trastornos placentarios, crecimiento intrauterino restringido, feto pequeño para la edad gestacional, malformaciones fetales, tipo de parto, morbilidad y mortalidad perinatal.
Resultados: De 270 embarazos obtenidos por fecundación in vitro, se obtuvo una muestra final de 75. La edad media fue 33,53 años. La causa de esterilidad principal fue masculina (49,3%). 22,6% fueron gemelares. El antecedente más frecuente fue el trastorno tiroideo (10,7%). La heparina fue el fármaco más indicado en la gestación (12%), seguido de antihipertensivos (9,3%). 32 gestantes (42,67%) presentaron alguna complicación obstétrica, la más prevalente la hipertensión (20%), seguida de feto con crecimiento intrauterino restringido (10,7%) y amenaza de parto pretérmino (10,7%). Tuvo lugar parto pretérmino en 21,33%. Partos espontáneos y eutócicos ocurrieron en 19 casos (25,3%). Finalizaron en cesárea 44%, frente al 56% vía vaginal. Presentaron bajo peso el 42% de recién nacidos, y se registró una muerte perinatal.
Conclusiones: Los resultados parecen indicar un aumento de las complicaciones obstétricas, principalmente trastornos hipertensivos del embarazo, junto con un aumento en la tasa de cesáreas, tanto en embarazos simples y gemelos. Se debería profundizar en las posibles complicaciones asociadas, prevención y tratamiento, obteniendo conclusiones con mayor nivel de evidencia científica que nos ayudaran a individualizar el riesgo.
Palabras clave: Esterilidad, fecundación in vitro, complicación obstétrica.
ABSTRACT
Objective: To evaluate the prevalence of obstetric complications in pregnancies obtained after technique of intracytoplasmic sperm (ICSI).
Methodology: This is a descriptive cross-sectional observational study. Data were collected from pregnancies achieved by technique of in vitro fertilization/intracytoplasmic sperm injection of sperm (IVF-ICSI) in the Hospital Torrecárdenas of Almeria, from March 2009 to January 2013, by consecutive sampling type. The variables were age, nationality, parity, cause of infertility, the type of medical history (single or multiple), pregnancy, treatment during pregnancy, obstetric complications (hypertensive disorders, gestational diabetes, premature labor, premature rupture of membranes, chorioamnionitis, placental disorders, intrauterine growth restricted, small fetus for the gestational age, malformations, delivery, perinatal morbidity. Although the techniques of assisted reproduction are several depending on the type of reproductive dysfunction (artificial insemination, IVF conventional or intracytoplasmic sperm injection of sperm), in our study only took into account the pregnancies obtained after submitting to the couple to intracytoplasmic sperm injection or ICSI sperm.
Results: 270 pregnancies were obtained by ICSI, but included a final sample of 75 pregnancies. The average age was 33,53 years. The main cause of reproductive dysfunction was male factor (49,3 %).The total births, 22,6 % were twins. Of all the pregnant women, 29,5 % presented some background of interest, being the most prevalent thyroid disease (10.7 %), especially hypothyroidism. No pregnant woman suffering from alcoholism, vascular disease, polycystic ovary syndrome, pregestational diabetes, kidney disease, liver failure, and psychiatric. 6 Women (8 %) smoked. In regard to obstetric complications, 32 pregnant women (42,6 %) had some, being the most prevalent the hypertensive disorders of pregnancy (20 %), followed by fetus with intrauterine growth restricted (CIR) (10,7 %) and risk of preterm delivery (APP) (10,7 %). Premature Birth in 21,33 % of the total and spontaneous labor only 19 cases (25.3 %). The total rate of cesarean sections was 44% (28% and 16% scheduled urgent), compared to 56% of vaginal births (42,7 % and 13,3 % eutocic instrumental). Of the total of unique gestations, 73% had a vaginal birth, compared to 37% which ended by cesarean section, and the total of twins, 70% had cesarean delivery compared to the 30% that ended through vaginal delivery.
Conclusions: The results seem to indicate an increase of obstetric complications, mainly hypertensive disorders of pregnancy, along with an increase in the rate of c-sections, both in single pregnancies and twins. You should delve into the possible associated complications, prevention, and treatment, obtaining conclusions with the highest level of scientific evidence to help us identify the risk.
Keywords: Obstetric complication, reproductive dysfunction, ICSI.
Leer Artículo Completo
Introducción
La esterilidad es un problema social y de salud de nuestra población, entendida como la incapacidad para conseguir embarazo tras un año de relaciones sexuales desprotegidas (1). Los embarazos obtenidos por técnicas de reproducción asistida (TRA) se han incrementado en los últimos años, siendo varias las causas implicadas, como factores ambientales, culturales, sociales o nutricionales, que pueden dar lugar a un cambio en el estilo de vida, aumento del estrés o alargamiento de la edad reproductiva. Actualmente, el 10-15% de las parejas en torno a los 15-44 años presentan una historia de esterilidad (2). En Estados Unidos, cerca del 1% del total de nacimientos es debido TRA (3), alcanzándose cifras de 1 de cada 50 nacidos vivos en Suecia, o 1 de cada 60 nacidos vivos en Australia (2).
Recientes publicaciones de la literatura científica concluyen que existe un mayor riesgo de eventos perinatales adversos en los embarazos obtenidos por técnicas de fecundación in vitro (FIV), comparados con gestaciones espontáneas. Este hecho no sólo es debido al incremento de embarazos múltiples, sino que estudios en gestaciones únicas también lo demuestran, como es el caso del metaanálisis publicado en el año 2004 por Jackson y cols (4). En este estudio se obtiene un incremento de riesgo de mortalidad perinatal, parto pretérmino, bajo peso al nacer (< 2500g), muy bajo peso al nacer (< 1500g), y feto pequeño para la edad gestacional.
En cuanto a la vía del parto de los embarazos obtenidos por TRA, se ha observado, tanto en gestaciones únicas como en gemelares, un aumento de la tasa de cesáreas, especialmente electivas, respecto a las gestaciones espontáneas (5).
Aunque cada vez es mayor el número de publicaciones en este campo, son necesarios más estudios sobre el perfil del embarazo que se obtiene mediante este tipo de técnicas en nuestro medio. Es por ello, que se realiza este estudio con el objetivo de describir la prevalencia de las complicaciones obstétricas en los embarazos obtenidos por técnica de fecundación in vitro con inyección intracitoplasmática de un espermatozoide (ICSI) en nuestro hospital, durante el segundo y tercer trimestre de la gestación viable, parto y resultados perinatales.
Material y métodos
Diseño del estudio:
Se trata de un estudio observacional descriptivo transversal. Se recogieron los datos de embarazos conseguidos por técnica de fecundación in vitro/microinyección intracitoplasmática de espermatozoides (FIV-ICSI), desde marzo de 2009 a enero de 2013, mediante muestreo tipo consecutivo, de parejas que acudieron a la URA (Unidad de Reproducción Asistida del Hospital Torrecárdenas) con algún tipo de disfunción reproductiva (factor masculino, factor femenino o factor mixto). El procedimiento mediante el cual se obtuvo “éxito” (embarazo y posterior RNV), depende del tipo de disfunción reproductiva:
Esterilidad o infertilidad de origen desconocido (EOD), trastornos en el ciclo ovárico de la mujer, endometriosis leve o moderada, imposibilidad de depositar el semen en la vagina, factor masculino leve o moderado: en tales casos se recomienda la inseminación artificial con semen conyugal (IAC) o de donante (IAD).
Factor masculino severo o muy severo, casos con fallo de fecundación en FIV convencional previa, casos con muestras valiosas de semen como por ejemplo semen congelado en pacientes con cáncer y vasectomizados, cuando se obtienen espermatozoides directamente desde el testículo, sea por obstrucción de los conductos deferentes, agenesia de los mismos, problemas con la eyaculación, etc, enfermedades infecciosas del varón como el VIH, hepatitis B o C en las cuales aumentaría el riesgo de contagio de la mujer si se hiciese FIV convencional, una indicación relativa sería un número bajo de ovocitos captados en la estimulación ovárica: en tales casos está indicada la Microinyección Intracitoplasmática de espermatozoides (ICSI) o en ciertos casos FIV convencional.
La Inseminación artificial Conyugal (IAC) deposita una concentración mínima de espermatozoides (> 3 x 106 /mL) capacitados de manera no natural en la mujer mediante instrumental especializado y utilizando técnicas que remplazan a la copulación, en el útero, con el fin de conseguir un embarazo. De igual modo se realiza la Inseminación Artificial de Donante (IAD), pero el semen procede de donante. El procedimiento de ICSI o FIV convencional requiere instrumental más complejo y personal con capacitación adecuada, en resumen, consiste: en la fecundación de los ovocitos por inyección de un espermatozoide en su citoplasma mediante una micropipeta, previa obtención y preparación de los gametos con el fin de obtener embriones que puedan transferirse al útero materno. Con esta técnica se prescinde de la reacción acrosómica (unión del espermatozoide con la zona pelúcida, penetración de la zona, unión y fusión del espermatozoide con el oolema. En la unidad del Hospital Torrecárdenas en el periodo de muestreo, se realizó transferencia de preembriones, al útero materno, de calidad A, B, C o D (según criterios de clasificación embrionaria de ASEBIR) en día de desarrollo embrionario D+3 o tras 72 horas postinseminación de ovocitos. La confirmación de embarazo, se obtuvo tras 14 días de inseminación de semen (en el caso de inseminación artificial de espermatozoides) o inseminación de preembriones (en el caso de ICSI o FIV convencional), mediante la determinación de gonadotrofina coriónica humana (en orina o bien la fracción beta en suero sanguíneo).
En este estudio solo se tuvieron en cuenta aquellas parejas con un tipo de disfunción reproductiva para la que estaba indicado el procedimiento que hemos denominado Microinyección Intracitoplasmática de Espermatozoides o ICSI (solo en algunos casos, menos del 2% se utilizó FIV convencional).
Del listado inicial de gestantes se incluyeron aquellas que cumplían los criterios de inclusión, obteniendo los datos de las variables del estudio a partir de la historia clínica e informe de alta, siguiendo la Ley Orgánica 15/1999, de Protección de Datos de Carácter Personal. Este estudio cumple los requisitos éticos del Comité de Ética e Investigación del Hospital Torrecárdenas.
Población de estudio:
Del listado inicial de 270 embarazos obtenidos por técnica FIV-ICSI en nuestro hospital desde marzo de 2009 hasta enero de 2013, se seleccionaron aquellos que cumplían los criterios de inclusión, obteniendo una muestra final de 75 gestantes.
Criterios de inclusión:
Embarazos obtenidos por técnica FIV-ICSI, desde marzo de 2009 hasta enero de 2013, incluyendo aquellas gestaciones viables, a partir de las 22 semanas cumplidas, cuyo control y asistencia al parto tuvo lugar en nuestro hospital.
Criterios de exclusión:
Gestaciones obtenidas por técnicas FIV-ICSI en otros centros, de forma espontánea o por otras técnicas de reproducción no FIV-ICSI
Gestaciones cuyo control y/o asistencia al parto no tuvieron lugar en nuestro centro, o aún no había tenido lugar el parto durante el momento de recogida de datos del estudio.
Pérdidas gestacionales de menos de 22 semanas de gestación.
Recogida de datos y variables
Se realiza una recogida amplia de variables a partir de la historia clínica e informe de alta. Se incluyen datos epidemiológicos, como son la edad, nacionalidad (española, magrebí, centroafricana, sudamericana u otras), paridad, causa de esterilidad (femenina, masculina, mixta o desconocida) y tipo de gestación (simple o múltiple). Además, se anotan los antecedentes personales de forma detallada (hábitos tóxicos, síndrome de ovarios poliquísticos, enfermedades respiratorias, cardiacas, renales, vasculares, hepáticas, psiquiátricas, trombofilias, trastornos tiroideos, hipertensión arterial crónica y diabetes pregestacional) y el tratamiento médico prescrito durante la gestación (heparina, antihipertensivos, hormona tiroidea, insulina, u otros), excluyendo la progesterona, hierro y suplementos vitamínicos, ya que prácticamente están presentes en todas las gestaciones. Se recogen las complicaciones obstétricas, siguiendo las definiciones publicadas en los protocolos actualizados de la Sociedad Española de Ginecología y Obstetricia (SEGO), incluyendo trastornos hipertensivos del embarazo (hipertensión arterial gestacional, preeclampsia y eclampsia), diabetes gestacional, colestasis gravídica, amenaza de parto pretérmino (APP) y/o parto pretérmino (aquel parto que se produce < 37 semanas de gestación, incluyendo como caso de APP aquella gestante que requirió tratamiento tocolítico por presencia de dinámica y modificación cervical clínica o ecográfica), rotura prematura de membranas pretérmino (RPMP) (< 37 semanas), corioamnionitis, trastornos placentarios (placenta previa, desprendimiento prematuro de placenta normoinserta (DPPNI) u otros) y crecimiento intrauterino restringido (CIR) (definido feto CIR como aquel con peso estimado < percentil 3 para la edad gestacional o alteraciones hemodinámicas detectadas por ecografía doppler). Por último, se recogen datos sobre el parto (semanas de gestación, forma de inicio y finalización del parto, incluyendo los motivos de la intervención) y el recién nacido (peso, test de Apgar, malformaciones congénitas, tipo de reanimación, lugar y motivo de ingreso, y mortalidad perinatal).
Análisis estadístico
Los datos se recogieron en el programa SPSS versión 21, donde se realizaron los cálculos de frecuencia en las variables cualitativas, y medidas de centralización y dispersión en las variables cuantitativas.
Referencias Bibliográficas
Para la búsqueda bibliográfica se utilizaron las bases de datos: PUBMED, MEDILINE, y otros recursos de medicina basada en la evidencia (UPTODATE), usando como palabras clave: “in vitro fertilization”, “preeclampsia”, “pregnancy outcomes”, “fetal growth restriction”, “preterm delivery”, entre otros. Estudios en animales y series de casos fueron excluidos. Se incluyeron revisiones, ensayos clínicos, metaanálisis, guías de práctica clínica y estudios observacionales, publicados en revistas con factor de impacto entre el año 2000 y 2013, ambos incluidos.
Aspectos éticos
El estudio de investigación respeta los principios fundamentales establecidos en la declaración de Helsinki, así como los establecidos en el convenio del consejo de Europa relativo a los derechos humanos y la biomedicina y los establecidos en la legislación española en el campo de la bioética.
El tratamiento, la comunicación y la cesión de los datos de carácter personal de todos los sujetos participantes se ajustará a lo dispuesto en la Ley Orgánica 15/1999, de 13 de diciembre de protección de datos de carácter personal. Sólo se transmitirán a terceros y a otros países los datos recogidos para el estudio que en ningún caso contendrán información que le pueda identificar directamente, como nombre y apellidos, iniciales, dirección, nº de la seguridad social, etc.
De igual modo la realización del estudio ha seguido las normas éticas establecidas y la aprobación de la comisión de Ética e Investigación del Hospital (CEIC- Almería del Complejo Hospitalario Torrecárdenas).
Resultados
De 270 embarazos conseguidos por FIV-ICSI se incluyeron aquellos que cumplían criterios de inclusión, obteniendo un tamaño muestral final de 75.
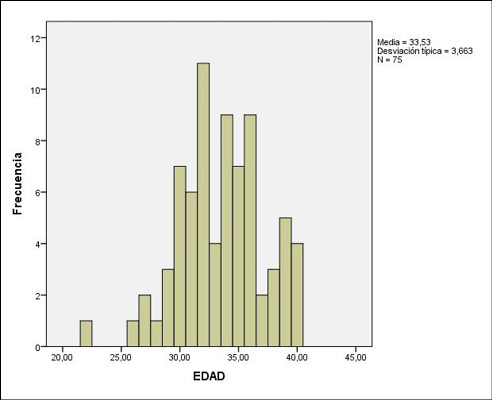
La edad media fue 33,53 años, desviación típica de 3,63 (Figura 1). El 90.7% tenían nacionalidad española, y la mayoría eran nulíparas (94,7%), salvo algunos casos de secundíparas (4%) y tercíparas (1,3%).
Figura 1. Distribución de la edad en las gestantes incluidas en el estudio.
En cuanto a la causa de la esterilidad, el 49,3% fue masculina, 14,7% femenina, 5,3% mixta y 30,7% desconocida (Tabla 1).
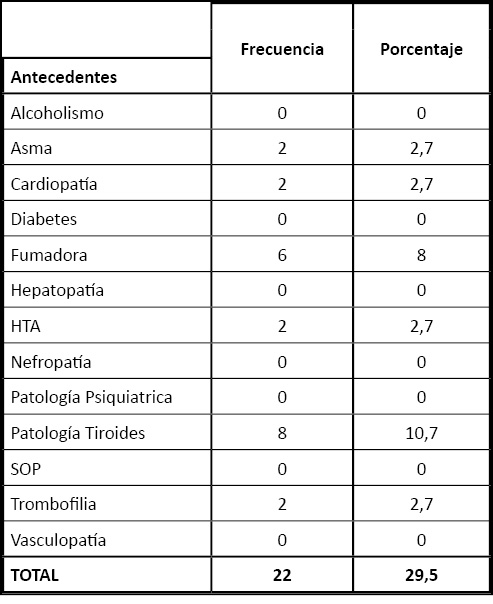
Tabla 1. Distribución de los antecedentes personales de interés.
58 casos (77,4%) fueron gestaciones únicas, frente a 17 casos (22,6%) que resultaron ser gemelares. No hubo ningún caso de gestación triple.
De todas las gestantes, el 29,5% presentaron algún antecedente de interés, siendo el más prevalente la enfermedad tiroidea (10,7%), sobre todo hipotiroidismo. Ninguna gestante padecía alcoholismo, enfermedad vascular, síndrome de ovarios poliquísticos, diabetes pregestacional, enfermedad renal, hepática y psiquiátrica. 6 mujeres (8%) fumaban.
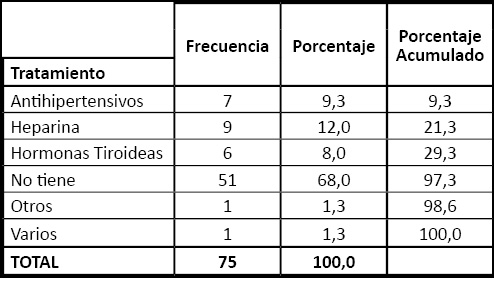
Durante el embarazo, el 32% tomaban medicación, excluyendo acido fólico, yodo, vitamina B12 y otros multivitamínicos, hierro, y progesterona. La heparina fue el medicamento más utilizado (12%), seguido de antihipertensivos (9,3%) y hormonas tiroideas (8%).
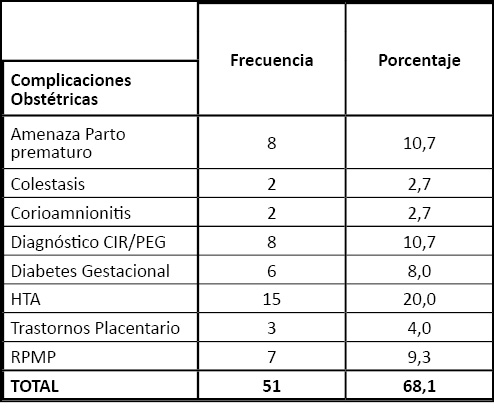
En cuanto a complicaciones obstétricas, 32 gestantes (42,6%) presentaron alguna, siendo la más prevalente los trastornos hipertensivos del embarazo (20%), seguida de feto con crecimiento intrauterino restringido (CIR) (10,7%) y amenaza de parto pretérmino (APP) (10,7%) (Tabla 2).
Tabla 2. Tratamiento durante el embarazo.
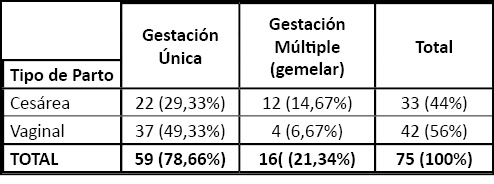
La mayoría tuvo lugar el parto a término (82,7%). 16 gestantes (21,3%) tuvieron parto pretérmino, aunque si excluimos los embarazos gemelares, hubo 9 casos (15,5%). Cabe destacar dos casos de parto pretérmino a las 24 SG y 25 SG, ambas gestaciones únicas. No hubo ningún caso de parto postérmino (≥ 42SG). De todos los partos, 19 casos (25,3%) fueron de inicio espontáneo y finalización eutócica. El resto fueron de inicio inducido o finalización mediante parto instrumental o cesárea. El índice de cesáreas totales fue 44% (28% programadas y 16% urgentes), frente al 56% de partos vaginales (42,7% eutócicos y 13,3% instrumentales). Del total de gestaciones únicas, el 73% tuvieron un parto vaginal, frente al 37% que finalizó mediante cesárea, y del total de gemelares, el 70% tuvo parto por cesárea frente al 30% que finalizó mediante parto vaginal (Tabla 3, 4, 5).
(*RPMP: Rotura prematura de membranas pretermito).
Tabla 3. Distribución de complicaciones obstétricas.
Tabla 4. Tipo de parto en gestación única y múltiple.
Tabla 5. Motivo/s de intervención obstétrica en el parto.
Precisaron intervención obstétrica 56 casos (74,7%), bien por indicación de inducción del parto, o finalización mediante instrumental o cesárea. La causa más frecuente fue la presentación podálica/transversa (13 casos; 17,3%).
La media de peso de los recién nacidos fue 2,75 kg ± 0,75. Presentaron bajo peso al nacer (<2,5 kg) 31 recién nacidos (41,33%), aunque si excluimos los recién nacidos de gestaciones gemelares, se observan 10 casos de bajo peso al nacer (17%). El tipo de reanimación al nacer fue en la mayoría de casos tipo I (76%), con medidas básicas (secado y calentamiento). Precisaron reanimación tipo II (medidas básicas más aspiración) el 20% de los recién nacidos, y maniobras más avanzadas como la tipo III (medidas básicas, aspiración y administración de oxigeno a presión positiva con mascarilla) y IV (medidas básicas, aspiración, administración de oxigeno a presión positiva con intubación) un 4% de los casos.
La mayoría de recién nacidos ingresaron en área de maternidad (77,3%), el 18,7% en neonatología, y 3 casos (4%) lo hicieron en unidad de cuidados intensivos pediátricos (UCIP). La causa principal de ingreso fue la prematuridad, seguida del bajo peso al nacimiento.
Se registraron 5 casos de malformaciones congénitas (8%), diagnosticadas en el estudio ecográfico fetal o tras nacimiento: un caso de ventriculomegalia fetal severa bilateral, un caso de criptorquidia bilateral, un caso de quistes de plexos coroideos, un caso de síndrome de Down y un caso de cardiopatía congénita (ductus arterioso permeable, comunicación intraventricular y foramen oval permeable).
Finalmente, se registró un caso de mortalidad perinatal tras nacimiento en una gestación de 24 semanas.
Discusión
La introducción de la técnica Fecundación “in-vitro” (FIV) en 1978 supuso una revolución en salud reproductiva (1). Según el registro de la Sociedad Española de Fertilidad (SEF) en 2009, se obtuvieron mediante FIV, 10.326 gestaciones en nuestro país. La microinyección espermática (ICSI) fue la técnica de fecundación más utilizada (86,5%) (6). La causa más frecuente de esterilidad es la masculina, como muestra la cifra de prevalencia de nuestro estudio (49,3%), superior a las referencias de las series publicadas. Las causas de esterilidad que se enumeran en la SEF del año 2006 son las siguientes: factor masculino (32.7%), factor femenino (26.4%), y factor mixto (23.3%) (2).
Recientes publicaciones concluyen que existe un mayor riesgo de eventos perinatales adversos en embarazos obtenidos por FIV, comparados con gestaciones espontáneas, no sólo debido al incremento de gestaciones múltiples, sino que estudios en embarazos únicos también lo demuestran (4). Los estados hipertensivos del embarazo son una de las principales complicaciones, con prevalencia de preeclampsia del 2% de los embarazos en la población general (7). En nuestro estudio, el 42,6% de las gestantes presentaron alguna complicación, siendo la más prevalente los trastornos hipertensivos del embarazo. Los datos del estudio publicado en el año 2004 por Helmerhorst FM y cols. (5) hacen referencia a un incremento de fetos CIR en el grupo de gestantes con TRA. Es la segunda complicación obstétrica en nuestra muestra (10,7%), con una prevalencia superior a la descrita en la literatura para la población general, que oscila entre el 3-7% (8).
La incidencia de parto prematuro acontece en 5-15% de embarazos, y la gestación tras TRA se encuentra dentro de los factores de riesgo controvertidos, aunque cada vez más estudios afirman que se trata de un factor de riesgo independiente (2). El metaanálisis citado (Jackson y cols. 2004) refiere aumento de riesgo de parto pretérmino en gestaciones únicas por FIV, tras controlar la edad materna y la paridad, al igual que en otro metaanálisis (Peter G. y cols, 2004) (9), que muestra un aumento significativo del riesgo relativo de parto pretérmino de 1,98 (IC al 95%: 1,77-2,22) en embarazos únicos conseguidos por FIV, demostrando que el problema de prematuridad no está limitado a las gestaciones múltiples.
Centrándonos en el bajo peso al nacer, Laura A. Schieve et al. 2002 (10) expone que los fetos únicos concebidos por TRA tienen una mayor tendencia frente a la población general, con un riesgo de 2,4 (IC al 95%: 2,3-2,6); Helmerhorst FM y cols, 2004 (5) estima el riesgo en 1.7 (IC al 95% 1.5-1.92) veces mayor que las gestaciones únicas espontáneas.
En cuanto a la vía de parto, nuestros resultados apuntan a incremento de cesáreas, tanto en gestaciones únicas como gemelares. Coincidimos con los resultados del estudio de Helmerhorst FM y cols. (5) donde tras comparar las gestaciones por TRA con embarazos espontáneos obtienen alta tasa de cesáreas, sobre todo electivas, tanto en gestaciones únicas como gemelares (RR 1,54 IC 95% 1,44-1,66) (5). En el artículo publicado en la revista iberoamericana de fertilidad (11), destacan que la incidencia de cesáreas en gestación única es el doble que la descrita por la SEGO (2004), probablemente por la edad de la mujer. El total de partos mediante cesárea en gestaciones únicas en dicho estudio fue 40,7%, y en gestaciones gemelares 75,6%, similar a nuestros datos.
No obstante, otros estudios no han conseguido demostrar estos resultados, como un estudio tipo cohorte retrospectiva en gestaciones únicas, que excluye gemelares y mujeres con problemas de salud (Lu-Ming Sun et al, 2009) (3), el cual no encuentra un aumento de complicaciones obstétricas debido a patología placentaria, incluyendo preeclampsia, bajo peso y desprendimiento de placenta.
Las causas que podrían justificar los resultados adversos perinatales son aún desconocidas, aunque se proponen algunas hipótesis. Algunos autores refieren como posible factor etiopatogénico de parto pretérmino las gonadotropinas utilizadas en el proceso de estimulación ovárica. En el metaanálisis de McGovern y cols publicado en 2004 (9), se expone que la formación de múltiples cuerpos lúteos tras la estimulación ovárica sería responsable de una elevada cantidad de relaxina, hormona peptídica implicada en el metabolismo de degradación del colágeno, favoreciendo así un incremento en la elasticidad cervical y la dilatación del cérvix. Los estudios en esta línea han demostrado que el nivel elevado de relaxina en gestantes tras estimulación con gonadotropinas debe considerarse por sí mismo un factor de riesgo independiente de prematuridad en gestantes tras TRA.
Durante el proceso de las técnicas de reproducción, las alteraciones hormonales en el ambiente materno podrían tener un efecto local en el endometrio, que según algunos autores podrían constituir una interferencia en etapas precoces del desarrollo materno-fetal (3), y podría justificar casos de placenta insuficiente, crecimiento intrauterino restringido y/o trastornos hipertensivos del embarazo, aunque se debe considerar la preeclampsia de origen multifactorial (7).
Quizás el manejo de los embarazos por FIV difiera en parte por el mayor “valor” o “sobreprotección” que suponen, tendiendo a mayores ingresos, controles, inducciones de parto y cesáreas, tal y como expone el citado metaanálisis (Jackson RA. et al, 2004) (4), que concluye que aunque los obstetras deben tener presente que son embarazos con posible aumento de riesgo, la toma de decisiones debe ser cuidadosa para evitar un incremento de inducciones del parto y cesáreas electivas antes del término del embarazo de manera iatrógena. Además, las mujeres que acuden a TRA suelen tener una edad más avanzada, lo que conlleva mayor riesgo de patología médica. Por ello, a partir de este estudio descriptivo, serían necesarios otros estudios comparativos con la población general, tipo caso-control, donde poder controlar los posibles factores de confusión, como la edad, patología o tratamiento médico, para así obtener conclusiones con mayor evidencia científica.
Conclusiones
Nuestros resultados obtenidos tras este estudio descriptivo apuntan a un aumento de complicaciones obstétricas, fundamentalmente trastornos hipertensivos del embarazo, junto a un incremento del índice de cesáreas, tanto en gestaciones únicas como en gemelares. Existen cada vez más publicaciones acerca de los embarazos obtenidos por FIV, pero aún son escasos los estudios que abordan sus resultados obstétricos y perinatales en nuestro medio. Se debería profundizar en las posibles complicaciones asociadas, prevención y tratamiento, obteniendo conclusiones con mayor nivel de evidencia científica que nos ayudaran a individualizar el riesgo.
REFERENCIAS
-
- Balasch J, Carmona F. Endocrinologia ginecológica y reproducción humana y patología ginecológica benigna. Madrid: Ergon; 2010
- Garcia JA, Cristobal I, Medina L. Cuadernos de medicina reproductiva. Madrid: Adalia; 2010
- Sun LM, Walker MC, Cao HL, Yang Q, Duan T, Kingdom J. Asisted reproductive technology and placenta-mediated adverse pregnancy outcomes. Obstet Gynecol. 2009; 114 (4): 818-824
- Jackson RA, Gibson KA, Wu YW, Croughan MS. Perinatal outcomes in singletons following in vitro fertilization: a meta-analysis. Obstet Gynecol. 2004; 103 (3): 551-563
- Helmerhorst FM, Perquin DA, Donker D, Keirse MJ. Perinatal outcomes of singletons and twins after assisted conception: a systematic review of controlled studies. BMJ. 2004; 328:261
- Registro de la Sociedad Española de Fertilidad: Técnicas de reproducción asistida (IA y FIV/ICSI) (Citado en 2009). www.registrosef.com
- Cabero L, Saldivar D, Cabrillo E. Obstetricia y medicina materno fetal. Madrid: Panamericana; 2010
- Bonilla-Musoles F, Pellicer A. Obstetricia, Reproduccion y ginecología básicas. Madrid: Panamericana. 2011
- McGovern PG, Llorens AJ, Skurnick JH, Weiss G, Goldsmith LT. Increased risk of preterm birth in singleton pregnancies resulting from in vitro fertilization-embryo transfer or gamete intrafallopian transfer: a meta-analysis. Fertil Steril. 2004; 82 (6):1514-1519
- Schieve LA, Meikle SF, Ferre C, Peterson HB, Jeng G, Wilcox LS. Low and very low birth weight in infants conceived with use of assisted reproductive technology. N Eng J Med. 2002; 346 (10): 731-737
- Fernández-Shaw S, Bruna I, Arroyo G. Resultados gestacionales de los tratamientos de reproducción asistida en España: año 2008. Revista iberoamericana de fertilidad. 2010; 27 (6): 489-498
INFORMACIÓN DEL ARTÍCULO
Autor para la correspondencia: Miguel Ángel Vilches Ferrón. e-mail: mangel.vilches.sspa@juntadeandalucia.es