Original
Intervención especializada versus intervención mínima en deshabituación tabáquica en Atención Primaria
Specialized intervention versus minimal intervention for tobacco dishabituation in Primary Healthcare
Actual. Med. 2014; 99: (792): 75-77 DOI: 10.15568/am.2014.792.or04
Enviado 07-05-2014
Revisado 26-08-2014
Aceptado 29-08-2014
RESUMEN
Introducción: En 2012 España se situó entre los cinco mayores países del mundo en consumo de cigarrillos por habitante con un volumen de 2.357 unidades al año que equivalen a 118 cajetillas/año o 6,46 cigarrillos/día. El objetivo de nuestro estudio es valorar una intervención especializada versus una intervención mínima y analizar las variables que predicen el cese del hábito tabáquico.
Material y Métodos:
Diseño. Aleatorizado, prospectivo, toma de variables de identificación, antecedentes personales, características del hábito, tratamiento recibido, seguimiento, modificaciones de consumo y cooximetría.
Casuística: 131 fumadores del distrito nordeste de Granada
Criterios de inclusión: 18-75 años, con comprensión y lectura, aceptación del tratamiento y disponibilidad.
Criterios de Exclusión: enfermedades psiquiátricas, historia de abuso de alcohol u otras sustancias tóxicas.
Resultados: El 62,5% de los pacientes que continúan fumando pertenecen al grupo de intervención especializada.
Existe, por otro lado, una relación estadísticamente significativa entre aquellos que dejan de fumar y su mejoría clínica (79,8%; p=0,007). El 53,5% ha intentado abandonar el hábito tabáquico de una a tres veces. La cooximetría en la primera visita fué de 4,0±3,8 ppm, y un año después 1,8±1,7 ppm. Los pacientes con EPOC tienen 3,6 veces más probabilidad de deshabituación.
Conclusiones: La intervención especializada no es más efectiva que la intervención mínima. Entendiéndose como intervención especializada a aquella de duración total superior a treinta minutos y compuesta de más de tres sesiones o consultas de al menos 10 minutos cada una, supervisado por personal sanitario específico, en contraposición a la intervencion mínima, que queda definida por debajo de este límite.
Los antecedentes patológicos y el número de intentos previos de abandono son predictores de deshabituación.
Palabras clave: Tabaco, intervención mínima, intervención especializada
ABSTRACT
Introduction: In 2012 Spain was among the top five countries in the world in per capita cigarette consumption with a volume of 2,357 units per year, equivalent to 118 packs / year or 6.46 cigarettes / day. The aim of our study was to evaluate a specialized intervention versus minimal intervention and analyze the variables that predict smoking cessation.
Material and Methods: Randomized, prospective, identification variables, medical history, smoking characteristics, treatment received, monitoring, and changes consumer oximetry.
Patients: 131 smokers (northeast district of Granada-Spain)
Inclusion criteria: 18-75 years, acceptance and availability of treatment.
Exclusion Criteria: psychiatric patients, history of alcohol or other substances.
Results : 62.5 % of patients who continue to smoke belong to specialized intervention a statistically significant relationship between those who quit smoking and clinical improvement (79.8 %, P = 0.007). 53.5% have tried smoking cessation one to three times. Cooximetry on the first visit was 4.0 ± 3.8 ppm, and a year after 1.8 ± 1.7 ppm. COPD patients are 3.6 times more probability to dishabituations.
Conclusions : Specialized intervention is same effective than minimal intervention. A specialized intervention means that higher total duration to thirty minutes and consists of more than three sessions or consultations at least 10 minutes each intervention, supervised by specific health personnel, as opposed to the minimum intervention, which is defined below this limit. The medical history and number of previous quit attempts are predictors of cessation.
Keywords: Tobacco, minimal intervention, specialized intervention
Leer Artículo Completo
Introducción
En España, una de cada cuatro muertes en varones, y una de cada cincuenta en mujeres, se deben al tabaquismo. En la última encuesta nacional de salud española la prevalencia total de tabaquismo en la población de 16 años o más fue del 31,6% para fumadores diarios y del 2,8% para los esporádicos (1). En la Encuesta Europea de Salud de España (2009/2010) (2) la prevalencia ha descendido al 26,2% en fumadores diarios, y fue del 3,7% en fumadores esporádicos. Actualmente se describen cuatro etapas en el tabaquismo: (1)
fase I, la prevalencia es inferior al 15% en varones; en la fase II, alcanza el 80%; en la fase III, desciende y se estabiliza el hábito en mujeres; y, en la fase IV, tiende a igualarse en ambos sexos. Respecto a la mortalidad llega al 30% en varones y 5% en mujeres. (2) En Andalucía, la población beneficiada por la creación de Unidades especializadas, oscila de 42.000 a 102.000 pacientes (3). En el distrito noreste II de Granada, la Unidad de Tabaquismo, creada el año 2009, se basa en una terapia multicomponente.
El objetivo principal fue comparar la eficacia de la intervención especializada versus intervención mínima, en lograr la deshabituación y de forma secundaria valorar la utilidad de la intervención especializada y las variables que podrían predecir el éxito del cese en el hábito tabáquico.
Material y métodos
Se han incluido 131 pacientes.
Criterios de inclusión: fumadores activos, 18 a 75 años con capacidad de comprensión y lectura, residentes de la región del Marquesado, Distrito de Granada Noreste, con aceptación del tratamiento, disposición a participar y disponibilidad para asistir a las reuniones terapéuticas. Criterios de exclusión: enfermedades psiquiátricas, historia de abuso de alcohol, otras sustancias tóxicas o en deshabituación. Estudio aleatorizado, prospectivo, con toma de variables del paciente, antecedentes personales, patológicos, características del hábito tabáquico, tratamiento recibido, seguimiento, y modificaciones en el patrón de consumo, según “autorreporte” y corroborado por cooximetría. Se entregó un cuestionario sobre hábito tabáquico y se valoró el cambio y grado de motivación para dejar de fumar según Prochaska y Di Clemente. Todos recibieron consejo antitabaco, tres folletos informativos sobre los cigarrillos y su nocividad, beneficios de dejar de fumar y sobre el tabaquismo pasivo. Se realizó un contacto telefónico a los 6 y 12 meses después para conocer si habían abandonado el hábito y fueron citados para confirmar la abstinencia mediante cooximetría. Se procedió por igual en el grupo de intervención mínima y especializada. A continuación, se ofreció farmacoterapia individualizada y programas de seis sesiones grupales, repetidas por igual en ambos grupos, cada dos meses durante un año: de noviembre de 2011 a noviembre de 2012. Las sesiones estaban a cargo de nuestra Unidad de Tabaquismo. Los pacientes que faltaban a alguna sesión se les contactaba telefónicamente para animarlos a continuar. Se han considerado “pérdidas” como la falta de asistencia a la visita siguiente y la imposibilidad de contactar con el paciente. Al año se ha valorado la abstinencia, bioquímicamente mediante cooximetría.
Estudio estadístico: Mediante análisis descriptivo, distribución de frecuencias, percentiles, rango, desviación típica, asociación de cada variable con la respuesta según tabla de contingencia oportuna, test chi-cuadrado, test exacto de Fisher y análisis multivariante según regresión logística binaria. Análisis realizado por la Fundación para la Investigación Biosanitaria de Andalucía Oriental (FIBAO). Se han considerado los criterios éticos (Helsinki), y el estudio ha sido aprobado por la Comisión de ética e Investigación del Hospital general de Baza-Granada.
Resultados
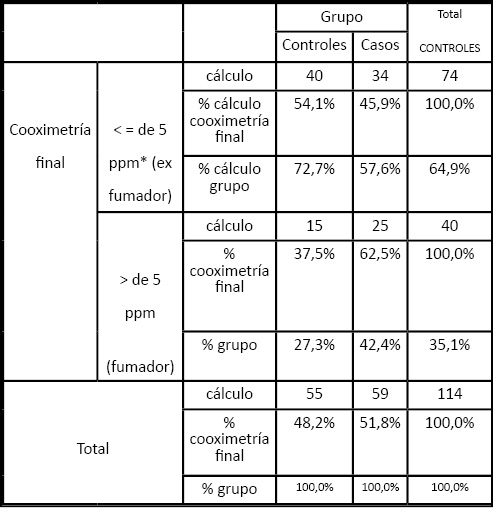
Edad media, 56 y 40 años para hombres y mujeres respectivamente; edad media de inicio 16±6 años. Casuística (76.8% varones y 40% mujeres grupo control). Al inicio del estudio, 71,9% de los pacientes presentaban cifras de cooximetría 5ppm; al finalizar, el porcentaje descendió al 35,1%. La mayoría de los que siguen fumando son del grupo de intervención especializada (62,5%) como era de esperar, hay relación estadísticamente significativa entre dejar de fumar y mejoría clínica (p=0,007). Es oportuno señalar que el 81,6% no ganaron peso tras la abstinencia tabáquica. Por otro lado, el 42,1% de la población tarda de 6 a 30 minutos en fumar el primer cigarrillo de la mañana con gran dificultad para dejarlo. El 43% consumen 21-30 cigarrillos/día, incluso cuando se sienten enfermos. El 53,5% ha intentado dejar el tabaco de una a tres veces. En la primera visita, la cooximetría ofrece un valor medio de 4,0±3,8 ppm, al año de nuestro tratamiento 1,8±1,7 ppm.(tabla 1) La patología más frecuente ha sido EPOC (30,7%,) seguida de diabetes tipo 2 (28,1%), hipertensión (23,3%) y cardiopatía isquémica (10,5%). La segunda modalidad terapéutica más usada en menores de 43 años ha sido chicle de nicotina (42,9%). Aquellos que intentaron dejar el hábito prefirieron vareniclina (49.3%) y bupropión (24,3%) respectivamente. El 9,6% de los pacientes acudió al menos a una sesión y 80 % a todas las sesiones, al final del estudio se realizó un análisis bivariante mediante tablas de contingencia encontrándose que las razones del producto aumentan de valor, es decir del 84% de los pacientes que dejaron de fumar, aquellos con antecedentes de EPOC tienen más de tres veces de probabilidad de abandonar el tabaco; además la variable más fuertemente asociada con el abandono ha sido el número de intentos previos (valor de la razón 29,80) un valor muy alto. Dos variables independientes y predictores entre sí, condicionan que el paciente siga fumando al cabo de un año: antecedentes patológicos y número de intentos previos de abandono.
Tabla 1. Valores de cooximetría al finalizar el estudio en uno y otro grupo. *Ppm: partes por minuto.
Discusión
Como se observa en los resultados, la deshabituación tabáquica en el nivel asistencial resulta ser coste–efectiva, no encontramos diferencias significativas entre ambos tratamientos, por tal motivo los autores estamos de acuerdo con Calderón et al(4) en cuanto a la promoción de la salud en atención primaria y proponemos algunas acciones basadas en nuestro estudio y consideramos se deberían tener en cuenta para mejorar los resultados finales de la promoción de la salud. Se debería desarrollar y evaluar nuevas metodologías de políticas de salud que tengan en cuenta la complejidad del mundo de la prevención. Además se debería tener en cuenta aspectos propios de los servicios de salud, (5) como sus diferencias socioculturales y los recursos disponibles. Por último, debería llegarse a compromisos efectivos entre la administración sanitaria y los servicios de salud para promover estrategias de intervención coherentes a medio plazo. (6) Los fumadores deben ser un objetivo importante al que se deben dirigir ambas intervenciones, a pesar de que su pronóstico ha ido mejorando en el tiempo, continúa suponiendo una morbimortalidad importante que precisa de amplios recursos asistenciales y sociales para su tratamiento. La dependencia dificulta la cesación e indirectamente es responsable de la mayor toxicidad, al perpetuar el consumo (7) (8).
Al tratarse del primer estudio en esta Unidad carecemos de datos previos para comparación; aunque, en general, se observa que los pacientes que asisten a mayor número de sesiones ofrecen más probabilidad de abandonar el tabaco; si bien, no hay unanimidad sobre qué factores predicen con más fiabilidad el éxito de la deshabituación. En todo caso, consideramos importante la intervención especializada o mínima, y los beneficios que aporta la consulta diaria en pro de conseguir el objetivo. (9) (10) El estudio refleja la actual situación del tabaquismo en el distrito Noreste de Granada, que, servirá para establecer las bases de futuras intervenciones derivadas de este primer fruto de nuestra neófita Unidad Tabáquica.
Conclusiones
El “perfil” más característico, es un varón de 56 años, iniciando el hábito a los 15 años, con dependencia nicotínica moderada (tabla 2), varios intentos previos de abandono, con mejoría clínica al dejar de fumar y sin ganancia peso al dejar el hábito. Se ha conseguido abstinencia al año en el 54.1% de intervención mínima y en el 45.9% de intervención especializada. Si bien esperábamos que en este grupo los resultados fueran mejores, nuestros datos contradicen otros estudios realizados en España en los que se evidencia que la intervención especializada es más efectiva.
Tabla 2. Cambios de la población estudiada respecto al abandono del hábito tabáquico
Agradecimientos
- Unidad de Tabaquismo de Granada. Distrito Noreste II. España.
- Comité de Ética e investigación del Distrito Noreste II-Granada. España.
- Fundación para la Investigación Biosanitaria de Andalucía Oriental (FIBAO).
REFERENCIAS
- Encuesta Nacional de Salud de España [consultado 31 Jul 2011]. Disponible en: http://www.msps.es/estadEstudios/estadisticas/docs/para_imprimir.pdf.
- Encuesta Europea de Salud de España (2009/2010) [consultado 31 Jul 2011]. Disponible en: http://www.msps.es/estadEstudios/estadisticas/EncuestaEuropea/nota_tecnica_EES09.pdf
- Soriano JB, Miravitlles M, Borderías L, Durán Taulería E, García Río F, Martínez J, et-al. Diferencias geográficas en la prevalencia de EPOC en España: relación con el hábito tabáquico, tasas de mortalidad y otros determinantes. Arch Bronconeumol. 2010;46:522-530.
- Calderón C, Balagué L, Cortada JM, Sánchez A. Health promotion in primary care: how should we intervene? A qualitative study involving both physicians and patients. BMC Health Services Research. 2011;11:62
- Pozo F, Álvarez CJ, Castro B, Melero C, Capelastegui A, Esteban C, et-al. Auditoria clínica de los pacientes hospitalizados por exacerbación de EPOC en España (estudio AUDIPOC): método y organización. Arch Bronconeumol. 2010;46:349-357
- Olano-Espinosa E, Matilla B, Sánchez E, Alarcón E. ¿Intervención mínima en tabaquismo? El protocolo de atención al paciente fumador en atención primaria. Aten Primaria. 2005; 36:510-4.
- Torrecilla M, Barrueco M, Maderuelo JA, Jiménez CA, Plaza MD, Hernández MA. Deshabituación tabáquica en una consulta de atención primaria: eficacia del consejo médico, la intervención mínima y la terapia sustitutiva con nicotina al año de seguimiento. Aten Primaria. 2001; 27:629-36.
- Ochoa JA, Aurrecoechea R, Llanderas P, Aparicio S. Tratamiento grupal multicomponente para dejar de fumar en atención primaria. Resultados de 5 años de intervención en un centro de salud. Semergen. 2010; 36:377-85.
- Cabrera M, Calvo E, García A, Ruiz M, Sainz JC, Chama A, et-al. Efectividad de una estrategia de intervención preventiva, basada en entrevistas telefónicas estructuradas, en una población laboral con riesgo cardiovascular moderado/alto. Aten Primaria. 2010; 42:498-506
- Gómez MA, Rodríguez E, Ramos E, Fernández C, Montejo AL, García L. Permanencia del efecto de una intervención de mejora de calidad en el seguimiento prolongado de pacientes hipertensos (CICLO-RISK STUDY). Aten Primaria. 2009; 41:371-8
INFORMACIÓN DEL ARTÍCULO
Autor para la correspondencia: Blas Gil Extremera. Departamento de Medicina. Facultad de Medicina. Avda. Madrid, 11 · 18012 Granada. email: blasgil@ugr.es