Original
Impacto económico de las fístulas faringocutáneas en pacientes laringectomizados
Economic impact of pharyngocutaneou fistulae in patients laryngectomy
Actual. Med. 2013; 98: (790): 147-149
Enviado: 25-11-2013
Revisado: 11-12-2013
Aceptado: 16-12-2013
RESUMEN
Objetivo: Analizar el impacto económico derivado de la hospitalización de los pacientes con fístulas faringocutáneas (FFC) como principal evento adverso tras laringectomía total entre los años 2006 y 2011 en un hospital de segundo nivel.
Método: Cálculo estimado de los costes directos generados por la FFC mediante el Grupo de Diagnóstico Relacionado (GRD) y aplicación corporativa de contabilidad analítica del Servicio Andaluz de Salud (COAN h y d) para los años mencionados.
Resultados: Entre 2006 y 2011 el coste de todos pacientes con FFC fue de 3.210.586,9€, a diferencia de 1.282.708,5€ para los que no cursaron esta complicación. El coste individual en el período de estudio fue 94.429,0.26€ en las FFC y 35.630,777€ en los que no la tuvieron. Los afectados registraron un incremento de 2,66 veces en el gasto sanitario.
Conclusión: La aparición de FFC tras laringectomía supone un coste elevado para el hospital y la organización sanitaria. Se deben plantear estrategias preventivas que minimicen el impacto económico de este evento adverso.
Palabras clave: Costes sanitarios, fístula faringocutánea, laringectomía total, evento adverso
ABSTRACT
Objective: To analyze the economic impact of hospitalization of patients with fistulas pharyngocutaneous (FFC) as the main adverse event after total laryngectomy between 2006 and 2011 in a secondary hospital.
Method: Calculate estimated direct costs generated by the FFC using Diagnosis Related Group (DRG) and cost accounting corporate application Andalusian Health Service (COAN hyd) for those years.
Results: Between 2006 and 2011 the cost of all patients was € 3,210,586.9 FFC, unlike € 1,282,708.5 for those who missed out this complication. The individual cost in the study period was € 94.429,0.26 in FFC and € 35,630.777 in those without it. The patients had an increase of 2.66 times in health spending.
Conclusion: The occurrence of FFC after laryngectomy involves a high cost for the hospital and healthcare organization. Preventive strategies must be implemented to minimize the economic impact of this adverse event.
Keywords: Healthcare costs, pharyngocutaneous fistula, total laryngectomy, adverse event.
Leer Artículo Completo
Introducción
La fístula faringocutánea (FFC) es el evento adverso más frecuente tras la laringectomía total (1). Se trata de la comunicación de la faringe con la piel, que origina la aparición de saliva en la superficie cutánea (2). La incidencia es variable y oscila entre el 3% y el 65% (3). Alrededor del 30% de los casos requieren reintervención (4). Los factores de riesgo han sido ampliamente estudiados, sin embargo, a día de hoy, este tema se encuentra en discusión (5).
Esta complicación tiene grandes consecuencias para el paciente ya que incrementa su morbimortalidad, demora la administración de tratamientos oncológico (6) y repercute sobre su afectación psicológica (7). Igualmente, para el sistema sanitario suponen un aumento de hasta tres veces el tiempo medio de estancia hospitalaria (8).
Actualmente, el sistema sanitario público español se encuentra en un momento de máxima necesidad de optimización de recursos con el fin de reducir el gasto, sobre todo de los procesos prevenibles. Para ello, es necesario analizar el impacto económico de este tipo de eventos adversos (9) y detectar posibles focos sobre los que intervenir específicamente. Por tanto, el objetivo de este trabajo es realizar una estimación de los costes directos sanitarios derivados de la hospitalización de los pacientes con FFC tras laringectomía total entre 2006 y 2011 en un hospital de segundo nivel.
Metodología
Diseño
Estudio observacional analítico retrospectivo en el que se han tenido en cuenta las laringectomías totales y radicales realizadas en el Servicio de Otorrinolaringología del Hospital Universitario San Cecilio (Granada) entre 2006 y 2011 (ambos inclusive).
Muestra y criterios de inclusión
La muestra se compuso de los 70 pacientes intervenidos de laringectomía total y radical entre los años 2006 y 2011. No se han considerado criterios de exclusión.
Instrumentos y fuentes de información
Se realizó una búsqueda en la base de datos de información clínica del Sistema de Información Hospitalaria (HIS). Se revisaron las historias clínicas de los registros del Conjunto Mínimo Básico de Datos (CMBD) que tenían asignados los códigos de procedimientos quirúrgicos de la Clasificación Internacional de Enfermedades (CIE-9-MC) correspondientes a la laringectomía total (30.3) y radical (30.4).
La información clínica que cumplió los criterios de estudio se explotó con el programa ALCOR-GRD, Analizador Estadístico Clínico Asistencial. Éste parte del Conjunto Mínimo de Datos Básicos (CMBD) para asignar cada episodio asistencial analizado a un determinado Grupo de Diagnóstico Relacionado (GRD). El CMDB es el sistema de recogida de datos clínico asistencial más ampliamente implantado. Está integrado por variables que identifican el centro, el paciente y el episodio asistencial. Recoge también información clínica como: diagnóstico principal, diagnósticos secundarios, y procedimientos quirúrgicos/médicos/diagnósticos de todos y cada uno de los pacientes asistidos en un determinado periodo de tiempo, conformando un valioso punto de partida para estudios más complejos y específicos.
Los GRD agrupan todos aquellos episodios asistenciales que tienen un diagnóstico clínico, comorbilidades, complicaciones y tratamiento similar y, por tanto, suponen un consumo semejante de recursos (10).
La información relativa al coste de cada episodio se extrajo de la aplicación corporativa de contabilidad analítica del Servicio Andaluz de Salud (COAN h y d). Este sistema recoge los costes generados en los centros de responsabilidad de hospitales, distritos de atención primaria y áreas de gestión sanitaria, así como las variables que explican dicho consumo (actividad asistencial y profesionales).
Consideraciones éticas
No fue necesario el Consentimiento Informado de los pacientes ya que no hubo manipulación clínica o experimental. No obstante se aplicó la normativa sobre acceso a Documentación e Información Clínica según la LOPD 15/1999 (11) y la Ley 41/2002 LBAP (12).
Análisis de los datos
Se realizaron medidas de tendencia central y dispersión de la medida, análisis de frecuencias y t-student para muestras independientes.
Los costes totales se calcularon teniendo en cuenta los días de estancia hospitalaria por GRD de cada paciente y el coste total para cada año de la hospitalización del Servicio de Otorrinolaringología según COAN h y d.
Un valor de p inferior a 0,05 se consideró estadísticamente significativo.
Resultados
Entre los años 2006 y 2011 se realizaron un total de 70 laringectomías. El 48,6% de los intervenidos tuvieron FFC y de ellos el 26,47% precisaron reintervención. La estancia media hospitalaria para los pacientes sin FFC fue 22,97 (±11,33) días mientras que los pacientes con FFC estuvieron hospitalizados 61,24 (±41,62) días. Al comparar estos datos se encontraron diferencias estadísticamente significativas (t= -5,313; p<0,001).
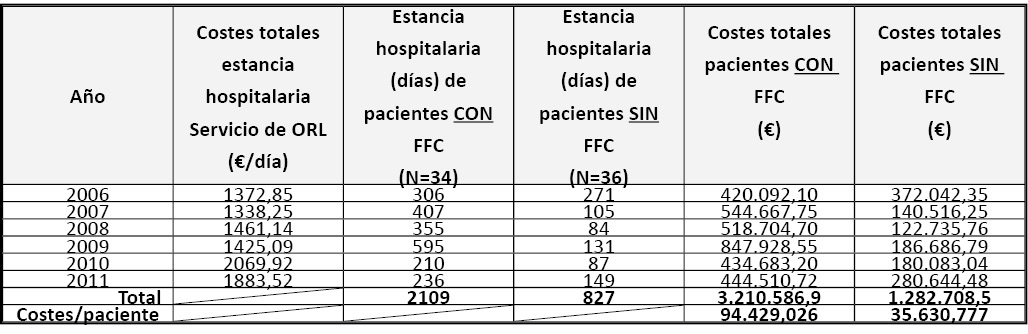
La suma total de los días de estancia hospitalaria de los pacientes con FFC calculada a partir de los costes por estancias según la aplicación COAN h y d fue 2109 días. Esto supuso 3.210.586,9€.
En contraposición, los que no padecieron esta complicación registraron 827 días de estancia que se tradujeron en 1.282.708,5€ (Tabla 1). Por tanto, el coste por paciente en el grupo que presentó FFC fue 2,66 veces mayor que en el grupo sin FFC.
Tabla 1. Costes totales derivados de la estancia hospitalaria de los pacientes con y sin FFC y costes por paciente entre los años 2006 y 2011.
Discusión
La aparición de una FFC constituye una complicación relativamente frecuente en los sujetos laringectomizados. En nuestro centro esta cifra se elevó al 48,6% en los años estudiados, encontrándose en los rangos descritos por otros autores (3).
Como toda complicación ligada a la asistencia hospitalaria, su aparición supone un aumento en el coste de la atención sanitaria. La estancia media hospitalaria se incrementó 2,66 veces en los pacientes con FFC en comparación con los que no la sufrieron. Este aumento supone un mayor consumo de recursos humanos y materiales así como unos costes intangibles difíciles de cuantificar como el sufrimiento por parte del paciente y las repercusiones en su entorno familiar. A día de hoy, se sabe que la calidad de vida autopercibida se ve negativamente afectada en los pacientes laringectomizados (7).
Por otro lado, advertimos que uno de cada cuatro afectados precisó reintervención para su cierre y eso se encuentra en la línea de lo observado en otros estudios (13). Estos pacientes suman a la complicación y los riesgos de la reintervención un incremento adicional de la estancia hospitalaria lo que se traduce en un mayor consumo de recursos económicos y humanos para su recuperación. En este sentido, según nuestro trabajo la relación coste/paciente es mucho más elevado en los pacientes con FFC. No obstante, se aprecia una tendencia decreciente en los últimos años en cuanto a la estancia hospitalaria y como consecuencia, también en el coste de la atención a estos pacientes, aunque el pico se registra en el año 2009.
Como apunta el informe nacional ENEAS (14), existe un aumento de la estancia hospitalaria como consecuencia de los eventos adversos asociados a la asistencia sanitaria. Este documento señala que el 22,2% de los pacientes precisaron reingreso y que el 69,9% de los pacientes que sufrieron un evento adverso precisaron algún tipo de tratamiento adicional. Así pues, teniendo en cuenta lo anterior, los resultados del estudio justifican la puesta en marcha de medidas preventivas tales como la administración durante 10 días de metronidazol o la cortisona postquirúrgica, la toma intensiva de medicación antirreflujo gastroesofágico o el control exhaustivo del grado de infección de la herida (15-18).
En cuanto a las limitaciones de nuestro trabajo debemos decir que se trata de un estudio unicéntrico. Sin embargo, las características de nuestro centro son similares a las de otros hospitales universitarios de segundo nivel y, por tanto, los resultados podrían ser compartidos parcialmente con otros de nuestro entorno. Además, se ha centrado en los años posteriores a 2006 pues las bases de datos del CMBD con mejor depuración tienen lugar a partir de esa fecha. Hay que decir que el cálculo económico es una estimación aproximada pues es difícil conocer los costes directos e indirectos reales.
Es menester mencionar que una de las novedades del presente estudio es la cuantificación aproximada del gasto que genera un evento adverso especialmente prevenible como son las FFC. Además, el interés es máximo cuando diversos estudios han establecido cómo la mejor formación y cualificación profesional de los equipos quirúrgicos supone una reducción importante de los porcentajes de FFC (9). En momentos como los actuales, el control del gasto público en comunión con una mejora de la formación son dos claves fundamentales que unidas suponen mayor eficiencia y calidad de los recursos públicos (19).
En conclusión, los pacientes con cáncer de laringe que padecen FFC postquirúrgica originan un gasto de 2,66 veces mayor que aquellos que no la padecen a sabiendas de que se trata de un proceso potencialmente prevenible.
REFERENCIAS
- Calli C, Pinar E, Oncel S. Pharyngocutaneous fistula after total laryngectomy: Less common with mechanical stapler closure. Ann Otol Rhinol Laryngol. 2011;120:339-44.
- Taki S, Homma A, Oridate E, et al. Salvage surgery for local recurrence after chemoradiotherapy or radiotherapy in hypopharyngeal cancer patients. Eur Arch Otorhinolaryngol. 2010;267:1765-9.
- Paydarfar JA, Birkmeyer NJ. Complicacions in head and neck surgery: a metanalysis of postlaryngectomy pharyngocutaneus fistula. Arch Otolaryngol Head Neck Surg. 2006;132:67-72.
- Dirver R, Swinson BD, Gao K, et al, The assessment of pharyngocutaneus fistula rate in patients treated primarily with defenitive radiotherapy followed by salvage surgery of the larynx and hypophrarynx. Laringoscope. 2009;119:1691-5.
- Fernández-Prada M, Palomeque Vera JM, Gómez-Hervás J, Guillén Solvas J, Sainz Quevedo M, Revelles Suárez H. Incidencia, estancia hospitalaria y factores de riesgo asociados a la aparición de fístula faringocutánea poslaringectomía. Acta Otorrinolaringol Esp. 2013. http://dx.doi.org/10.1016/j.otorri.2013.08.003.
- Klozar J, Cada Z, Koslabova E. Complications of total laryngectomy in the era of chemoradiation. Eur Arch Otorhinolaryngol. 2012;269:289-93.
- Artal R, Collado JL, Sebatian JM, et al. Valoración del grado de afectación sobre la salud psíquica en el paciente prelaringectomizado. Acta Otorrinolaringol Esp. 2011;62: 220-7.
- Tsou YA, Hua CH, Lin MH, Tseng HC, et al. A comparison of Pharyngocutaneus fistula between patiens followed by primary laryungopharyngectomy and salvage laryngopharyngectomy for advanced hypopharingeal cancer. Head Neck. 2010;32:1494-500.
- Esteban F, Delgado M, Mochón A, et al. Estudio de la estancia hospitalaria tras laringectomía total: análisis retrospectivo multivariante de 443 laringectomías totales. Acta Otorrinolaringol Esp. 2006;57:176-82.
- Saguer M, Gómez A. Estancias medias alargadas y grupos relacionados con el diagnóstico como indicadores en la gestión clínica. Rev Calidad Asistencial. 2003;18:575-9.
- Ley Orgánica de Protección de Datos de carácter personal. L.Nº 15/1999 (13 diciembre 1999)
- Ley básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica. L.Nº 41/2002 (14 noviembre 2002)
- Ganly I, Patel S, Matsuo J, et al. Postoperative complications of salvage total laryngectomy. Cancer. 2005;103:2073-81.
- Aranaz JM, Aibar C, Vitaller J, Ruiz P. Estudio nacional sobre los efectos adversos ligados a la hospitalización. ENEAS 2005. Informe 2006. Secretaría general de sanidad. Dirección general de la agencia de calidad del Sistema Nacional de Salud. Ministerio de sanidad y consumo.
- Stathas T, Mallis A, Mastronikolis NS, et al. Pharyngocutaneous fistula complicating laryngectomy: Can metronidazole help? ORL J Otorhinolaryngol Relat Spec. 2011;73:291-4.
- Chirila M, Bolboaca S, Tomescu E, et al. Cortisone treatment in prevention of pharyngocutaneous fistula after total laryngectomy. Chirurgia (Bucur). 2008;103:553-7.
- Jeannon JP, Orabi A, Manganaris A, Simo R. Methicillin Resistant Staphylococcus aureus infection as a causative agent of fistula formation following total laryngectomy for advanced head and neck cancer. Head Neck Oncol. 2010;2:14.
- Gongalves A, De Souza J, Menezesn M, Kavabata N, Suehara A, Lehn C. Pharyngocutaneous fistulae following total laruyngectomy comparison between manual and mechanical sutures. Eur Arch Otorrhinolaryngol 2009; 266 (11): 1793-8.
- García Gómez M, Urbanos Garrido R, Castañeda López R, López Menduiña P. Costes sanitarios directos de las neoplasias de pulmón y vejiga de origen laboral en España en 2008. Rev Esp Salud Pública 2012; 86: 127-138.
INFORMACIÓN DEL ARTÍCULO
Autor para la correspondencia: María Fernández-Prada. Servicio de Medicina Preventiva. Hospital Universitario San Cecilio. Granada. Avda. Dr. Olóriz, 16 · 18014 Granada
e-mail: mariafdezprada@gmail.com